In der Hitze liegt die Kraft: Mit einem besonders schonenden Verfahren gelingt es Prof. Dr. med. Markus Düx, beispielsweise Myome, Knochentumore oder eine schmerzhafte Facettengelenksarthrose erfolgreich zu behandeln – völlig ohne einen Eingriff. Wie das geht? Durch eine ganz spezielle und äußerst innovative Ultraschallmethode: MRgFUS heißt sie, und angewendet wird sie auf vorbildliche Weise in Frankfurt. Genauer: im MRgFUS-Zentrum der Radiologie Prof. Dr. Markus Düx mit den Standorten Frankfurt und Königstein im Taunus. Wenn der renommierte Radiologe Prof. Düx davon berichtet, wird diese zukunftsweisende, aber komplizierte Methode auf verblüffende Weise verständlich. Und man erkennt: Hier weist hochspezialisierte internationale Spitzenmedizin vehement in eine faszinierende Zukunft.

Statt Eingriff: Schonende Therapie mit Hitze
Leading Medicine Guide: Herr Professor Düx, was ist denn eigentlich MRgFUS? Wie dürfen wir uns das vorstellen?
Prof. Dr. med. Markus Düx: Vielleicht sage ich zunächst etwas zur Geschichte des hochfokussierten Ultraschalls. Diese Technologie wird klinisch seit Anfang/Mitte der Neunzigerjahre eingesetzt, z. B. in der Urologie – rein physikalisch und natürlich ohne MR-Kontrolle. Dass man die Magnetresonanztomographie oder Kernspintomographie nutzen kann, um Temperaturen zu messen, ist auch bereits lange bekannt. Beide Verfahren in einer Therapieeinheit zu kombinieren ist hingegen neu: Der hochfokussierte Ultraschall erzeugt Hitze und das MRT misst diese Hitze – bis heute gibt es nur zwei Systeme, die das abbilden. Das System, mit dem wir in der Radiologie in Frankfurt arbeiten, stammt von der Firma Insightec in Israel, einem Unternehmen mit jahrzehntelanger Erfahrung in der Weiterentwicklung des hochfokussierten Ultraschalls zu einem MRT-gesteuerten Therapieverfahren. Wir haben uns in Frankfurt 2014 das sogenannte Body-System zugelegt, eine Einheit, in der die Ultraschallquelle im MR-Tisch integriert ist. Sie wissen ja sicher, wie ein MRT aussieht, vielleicht waren Sie sogar schon einmal in einem solchen Gerät ...
Leading Medicine Guide: ... aber sicher ...
Prof. Dr. med. Markus Düx: Der große Tunnel, in den der Patient einfährt, das ist der Magnet. Der Patient wird auf einem Tisch gelagert, der in den Magneten einfährt. Bei diagnostischen Geräten fahren die Patienten in die Röhre und werden untersucht. Bei unserem therapeutischen System wird der diagnostische Tisch abgekoppelt und durch einen Therapietisch ersetzt. Innerhalb des Tisches ist die Ultraschallquelle integriert – in einem Wasserbad, wenn Sie so wollen ...
Leading Medicine Guide: Ein Wasserbad?
Prof. Dr. med. Markus Düx: Ja, der Schallkopf befindet sich im Tisch und über ein Wasserbad und sogenannte Ankopplungsmedien wird die Eintrittsfläche für den Ultraschall hergestellt – beispielsweise durch Gelpads. Ein Patient, der in einer bestimmten Körperregion behandelt werden soll, wird, bevor er in das Gerät einfährt, über Lagerungshilfen und mit Hilfe von entgastem Wasser „angekoppelt“, damit der Ultraschall gezielt in den Körper gelangt. Beim normalem diagnostischen Ultraschall bekommen Sie ja auch Gel zum Beispiel auf den Bauch aufgetragen.
Sie müssen sich das so vorstellen: Die Ultraschallquelle sieht aus wie eine Teleskopschüssel. Die ist ein bisschen gekrümmt und darauf sitzen mehrere hundert einzelne Ultraschallköpfe. Die sind alle in sich beweglich, und so können die Ultraschallwellen, die aus den einzelnen Köpfen kommen, gebündelt werden – in einem Brennpunkt.
Leading Medicine Guide: Also in einem Fokus?
Prof. Dr. med. Markus Düx: Ja, deswegen heißt es fokussierter Ultraschall. Genau genommen hochfokussierter Ultraschall, weil wir so im technischen Sinne eine Hitze von bis zu hundert Grad Celsius erzeugen können. Wir erzeugen also den fokussierten Ultraschall und richten ihn auf eine Zielstruktur. Mit Hilfe des MRT, das gleichzeitig Sequenzen der Zielregion anfertigt, können wir die Temperaturentwicklung messen: Wie verteilt sich die Energie? Wie hoch ist die Energie, die wir in den Geweben generieren? Dann entscheiden wir je nach Bedarf, was zu tun ist.
Leading Medicine Guide: Zum Beispiel?
Prof. Dr. med. Markus Düx: Wenn es darum geht, einen Tumor zu zerstören, können wir einen Zelltod erwirken. Oder wir regen Zellen an, um Regenerationsprozesse auszulösen, etwa durch eine Hyperthermie – also eine Überwärmung. Dazu wird in bestimmten Körperregionen sehr gezielt die Körpertemperatur erhöht, was etwa in der Krebstherapie hilfreich sein kann. Gegenstand der Forschung ist momentan auch, über MRgFUS die Blut-Hirn-Schranke zu umgehen. So kann man dafür sorgen, dass Medikamente diese Schranke passieren können. Das ist ein großes Forschungsgebiet, das sich hauptsächlich der Behandlung von Hirntumoren widmet. Wir nutzen in Frankfurt bisher den HIFU nicht zur Grundlagenforschung, wir machen ausschließlich Therapien, die zugelassen sind und die wir dann auch bei Erkrankungen einsetzen. Dafür haben wir ein CE-Label.
Leading Medicine Guide: Und in welchem Bereich setzen Sie MRgFUS hauptsächlich ein?
Prof. Dr. med. Markus Düx: Unser Spektrum liegt zum einen auf Schmerzbehandlungen. Wir behandeln zum Beispiel Rückenschmerzen, indem wir schmerzhafte Gelenksarthrosen thermisch desensibilisieren, wobei wir die Nerven, die diese Schmerzen transportieren, mit Wärme behandeln. Das ist hocheffizient. Heute wird das noch häufig mit Nadeln gemacht, aber da kann man immer mal den Nerv an der falschen Stelle behandeln, was mit unserem System technisch und physikalisch nicht möglich ist. MRgFUS ist grundsätzlich nichtinvasiv, die Patienten haben also nach der Behandlung keine Narben und auch keine Veränderungen an der Haut. Wir arbeiten in der Tiefe, wo wir den Ultraschall fokussieren.
Leading Medicine Guide: Welche Behandlungen führen Sie denn noch durch?
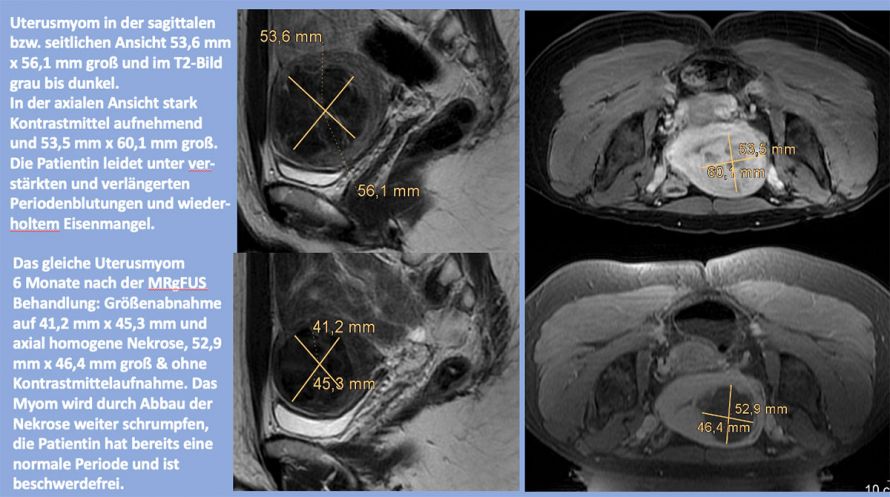
Prof. Dr. med. Markus Düx: Wir haben die Möglichkeit, Tumore zu behandeln. Eines der am längsten mit MRgFUS etablierten Behandlungskonzepte betrifft gutartige Myome, was ja die häufigste Tumorart ist, die bei Frauen auftaucht. Man kann Myome natürlich operativ behandeln, man kann aber auch ohne einen Eingriff dagegen vorgehen – nämlich durch die thermische Behandlung, indem man das Myom ganz einfach verbrennt.
Leading Medicine Guide: Ist das so einfach wie es klingt?
Prof. Dr. med. Markus Düx: Fast. Weil kein Darm im Weg sein darf, liegt die Patientin bei der Behandlung auf dem Bauch, damit die Gebärmutter an der Bauchwand anliegt. Und dann muss das Myom noch bestimmte morphologische Kriterien erfüllen, damit es therapierbar ist. Es sollte nicht zu stark durchblutet sein und auf den MRT-Bildern, die wir zur Planung anfertigen, darf keine bösartige Erkrankung des Uterus oder der Ovarien erkennbar sein. Der größte Teil der Myome, die wir sehen, ist so strukturiert, dass wir gute Erfolge haben. Die Zielgröße ist dabei, das Myom zu siebzig bis achtzig Prozent zu zerstören, dann schrumpft es und wird abgebaut – via naturalis. Und die Beschwerden der Patientinnen hören auf.
Leading Medicine Guide: Und das restliche Myom?
Prof. Dr. med. Markus Düx: Wir behandeln in der Regel symptomatisch. Ein Myom, das Blutungen verursacht, wird zum Großteil zerstört. Als Folge normalisiert sich in der Regel die Periode der Frau. Andere Patientinnen leiden unter Drucksymptomen wie Rückenschmerzen, Harninkontinenz und Problemen bei der Verdauung. Nach der MRgFUS-Behandlung haben die Patientinnen keine myomassoziierten Symptome mehr. Es gibt keine Wunde, und wir behandeln in der Regel ambulant. Die Patientin geht nach der Therapie nach Hause – und es geht ihr gut. In all den Jahren, in denen die thermische Behandlung von Myomen durch MRgFUS schon durchgeführt wird, haben zehntausende Patientinnen weltweit diese Behandlung hinter sich gebracht. Es gibt zwar nicht sehr viele Zentren, die diese Therapie durchführen, aber wir wissen sehr viel darüber. Und alle sehen die positiven Ergebnisse: Zunächst einmal ist es ein großer Erfolg, dass die Patientinnen am nächsten Tag wieder fit sind.
Leading Medicine Guide: So schnell geht das?
Prof. Dr. med. Markus Düx: Die Behandlung dauert rund drei Stunden. Die Patientin bekommt durch ein leichtes Beruhigungsmittel oder Schmerzmedikament nur wenig davon mit, wodurch ihr nebenbei auch der Behandlungszeitraum kürzer erscheint. Danach erholt sie sich noch ein, zwei Stunden – und geht beschwerdefrei nach Hause. Bei einer Operation hat die Patientin, selbst wenn der Eingriff laparoskopisch erfolgt, länger Probleme – und das haben unsere Patientinnen nicht. Sie brauchen also überhaupt keine Rekonvaleszenzphase. Viele sind selbstständig und verlieren so gerade einmal einen Tag.
Leading Medicine Guide: Das sind ja nur Vorteile. Warum ist dieses Verfahren dann so wenig bekannt?
Prof. Dr. med. Markus Düx: Der G-BA, der Gemeinsame Bundesausschuss, hat als oberste Zulassungsstelle für Gesundheitsleistungen in Deutschland eine Erprobungsstudie konzeptioniert, die gerade Patientinnen rekrutiert. Wir testen unser Verfahren im Vergleich zur Myomektomie, also zur operativen Entfernung von Myomen – mit dem Ziel, zu beweisen, dass wir eine gleiche Effizienz bei der Symptomkontrolle haben. Bei der herkömmlichen Operation wird das Myom herausgeschnitten, mit MRgFUS wird es verbrannt. Beide Methoden führen zum Ergebnis, dass die Symptome verschwinden. Aber es geht auch um die Frage: Sind die Frauen nach unserer Behandlung schneller wieder in die täglichen Abläufe und Arbeitsprozesse eingliederbar?
Leading Medicine Guide: Liegt das nicht auf der Hand?
Prof. Dr. med. Markus Düx: Wir können es von den Daten her, die uns vorliegen, eindeutig bejahen. Aber das muss man immer durch eine Studie beweisen. Letztendlich ist diese Erprobungsstudie dann auch eine Zulassungsstudie. Wenn es so ausgeht, wie wir das erwarten, wird diese Methode als Kassenleistung zugelassen. Dann wird das gesetzliche Gesundheitssystem diese Leistungen auf ambulanter Ebene erstatten.
Leading Medicine Guide: Und bis dahin?
Prof. Dr. med. Markus Düx: Wenn das Verfahren zugelassen wird, ist das ein riesiger Schritt, MRgFUS in die Gesundheitsversorgung zu bringen. Bis dahin ist unsere Behandlungsmethode eine Individualleistung, die zwar von vielen privaten Krankenkassen übernommen wird – aber eben noch keine Regelleistung, die von den gesetzlichen Krankenversicherungen abgedeckt wird. Wir sind durch das Studienzentrum, das für die Durchführung und Auswertung der Studiendaten verantwortlich ist, als Studienzentrum zugelassen und dürfen im Rahmen der Studie MRgFUS-Behandlungen von Uterusmyomen durchführen. In diesem Fall wird die Behandlung durch die Krankenkasse vergütet.
Leading Medicine Guide: Aber die Vorteile sind doch immens, oder etwa nicht?
Prof. Dr. med. Markus Düx: Gerade bei Myomen, von denen ja so viele Frauen betroffen sind, kommt unserem Verfahren gleich in mehrfacher Hinsicht große Bedeutung zu. So könnte man alleine schon die Zahl der Hysterektomien drastisch reduzieren, das sehen übrigens auch einige Gynäkologen so. Dazu gehören auch die häufigen Folgen, die eine Entfernung der Gebärmutter haben kann – etwa Probleme mit dem Beckenboden. Wenn unser Verfahren zugelassen wird, wäre das also ein enormer Fortschritt für die Frauenheilkunde. Übrigens käme unserer Behandlung auch eine große volkswirtschaftliche Bedeutung zu. Zum einen, weil die Methode gegenüber einer Operation kostengünstiger ist – aber auch weil die Rekonvaleszenz praktisch komplett wegfällt und damit Arbeitsausfälle vermieden werden.
Leading Medicine Guide: Und das betrifft nur das Thema Myome – dabei behandeln Sie auch weitere Erkrankungen.
Prof. Dr. med. Markus Düx: Genau. Was wir in Frankfurt auch behandeln, sind Knochentumore. Auch hier geht es in erster Linie darum, Schmerzen, die durch einen Knochentumor entstehen, abzumildern. Zumeist handelt es sich um fortgeschrittene Tumorleiden, die Metastasen gesetzt haben. Es geht darum, die Schmerzen zu nehmen! Die Standardtherapie in solchen Fällen ist die Bestrahlung, gegebenenfalls in Kombination mit einer Chemotherapie. Wenn Patienten nach solch einer Therapie neue Schmerzen entwickeln, weil der Knochentumor wieder wächst, kommen sie zu uns. Unsere Behandlung hat einen sehr schnellen und deutlich spürbaren Effekt für die leidgeplagten Patienten! Innerhalb weniger Tage ist der Tumorschmerz für unsere Patienten spürbar rückläufig – das ist auch onkologisch sinnvoll, denn diese Menschen haben manchmal durchaus noch eine Lebensperspektive – aber der Schmerz in den Knochen macht das Leben unerträglich. Wir prüfen im Einzelfall, ob wir behandeln können. Wenn ja, erreichen wir mit einer Behandlung meist sehr viel – Schmerzkontrolle und die Verbesserung der Lebensqualität. Das zeigen auch Studien.
Leading Medicine Guide: Sie verbrennen also auch Knochentumore?
Prof. Dr. med. Markus Düx: Natürlich! Ein Knochentumor zerstört die Knochenbälkchen, führt zu Instabilität und infiltriert die Knochenhaut. Wenn ein Tumor die Knochenhaut durchbricht, haben die Patienten starke, starke Schmerzen. Wir können die Knochenhaut mit Ultraschall desensibilisieren, indem wir die Nerven, die diese Schmerzen vermitteln, gezielt verkochen – und häufig gelingt es uns auch, den Knochen zu stabilisieren, indem wie bei den Myomen Tumorgewebe verkocht wird. In kurzer Zeit geht es den Patienten besser, sie haben weniger Schmerzen und können sich wieder wesentlich besser bewegen. Das heißt nicht, dass die Menschen komplett schmerzfrei sind, aber sie haben zumindest für Wochen, manchmal Monate eine ganz andere Lebensqualität, und man kann auch retherapieren. Es geht dabei nicht um Heilung.
Leading Medicine Guide: Gibt es noch ein Gebiet, auf dem Sie aktiv sind?
Prof. Dr. med. Markus Düx: Es gibt ein weiteres Feld, auf dem wir uns in Frankfurt bewegen – da zählen wir weltweit zu den Zentren, die das am häufigsten machen: Wir behandeln Osteoidosteome.
Leading Medicine Guide: Was sind Osteoidosteome?
Prof. Dr. med. Markus Düx: Das sind kleine Knochentumore, die hauptsächlich bei Kindern und Jugendlichen auftauchen. Die meisten Tumoren kommen bis zum dreißigsten Lebensjahr vor. Es handelt sich dabei um eine gutartige Erkrankung – aber sie ist extrem schmerzhaft. Im Prinzip handelt es sich um kleine Zellnester, die überall am Körper auftauchen können. Auch wenn sie meistens an den langen Röhrenknochen sitzen, etwa an den Beinen oder am Becken, können sie – deutlich seltener – auch am Kopf oder an der Wirbelsäule auftauchen. Die jungen Patienten haben manchmal eine jahrelange Odyssee hinter sich, da das Osteoidosteom nicht oder nur durch Zufall diagnostiziert wird. Das Osteoidosteom ist der einzige Tumor, den man nur anhand von Bildgebung und der typischen Symptomatik erkennt, man kann ihn nicht histologisch sichern.
Leading Medicine Guide: Und Sie zerstören diese kleinen Tumore?
Prof. Dr. med. Markus Düx: Früher hat man Osteoidosteome häufig operiert, aber da ist die Gefahr groß, dass man auch Muskulatur zerstört. Der Operateur muss auch erst einmal diese kleine, wenige Millimeter große Stelle finden. Ich habe schon viele Patienten gesehen, bei denen vorbeioperiert wurde, da war dann natürlich der Tumor weiter existent – und gerade bei Kindern ist das gefährlich. Die Operation wird leider nach wie vor angeboten, auch wenn die Therapie der Wahl in der Literatur heute bereits die Hitze ist. Dazu nimmt man meist heiße Nadeln.
Leading Medicine Guide: Heiße Nadeln?
Prof. Dr. med. Markus Düx: Ja, erhitzbare Nadeln, die man dann einführt. Wir machen es auch mit Hitze – aber natürlich ohne Nadeln. Die Patienten haben nach unserer Behandlung mit MRgFUS eben keine äußerlich sichtbaren Zeichen, und wir können den Fokus exakt auf den Tumor ausrichten. Die Behandlung geht aufgrund der unglaublichen Schmerzen für die Patienten allerdings nur unter einer kurzen Vollnarkose. Unser MRT-Raum ist auf Vollnarkosen ausgerichtet! Wir therapieren einen Knochentumor nur in Vollnarkose und arbeiten mit Anästhesisten zusammen, die den Patienten in den Schlaf legen und für die Narkose verantwortlich sind. Wir können uns dann als Therapeuten ganz darauf konzentrieren, den winzigen Tumor im MRT darzustellen und thermisch zu zerstören. In einer knappen Stunde ist die Therapie meist abgeschlossen. Unsere Patienten kommen von überall her, weil wir hier führend sind – auch was die Erfahrung angeht. Es sind ja häufig Kinder, und die Behandlung ist äußerst schonend. Da wir mit MRT arbeiten, brauchen wir weder belastende Röntgenstrahlung noch Kontrastmittel. Das ist gerade für so junge Patienten sehr angenehm: Die Kinder oder Jugendlichen, die ständig von Schmerzen geplagt waren, erwachen aus der Vollnarkose – und sind nach kurzer Zeit wirklich schmerzfrei.
Leading Medicine Guide: Ist das auch eine ambulante Behandlung?
Prof. Dr. med. Markus Düx: Ja, das ist auch das Schöne an der Behandlung: Wir können sehr effizient arbeiten, man sieht keine Spuren – und es sind alles ambulante Behandlungen. Die Patienten gehen in aller Regel mit einem sehr guten klinischen Resultat nach Hause.
Leading Medicine Guide: In dem Fall geheilt?
Prof. Dr. med. Markus Düx: Genau, in diesem Fall geheilt. Das sind auch Ansätze, die uns viel Spaß machen. Durch diese Erfolge sehen wir auch Patienten, die früher kaum zu uns gefunden hätten. Es spricht sich eben herum und dann kommen auch viele Patienten mit diesen Fragestellungen zu uns und werden behandelt.
Leading Medicine Guide: Dann beginnt sich die Pionierarbeit zu lohnen?
Prof. Dr. med. Markus Düx: Davon sind wir noch ein gutes Stück entfernt. Aber ja: Es ist tatsächlich Pionierarbeit, die wir leisten. Das sieht man nicht nur an der G-BA Studie, mit der unsere Behandlungsmethode hoffentlich bald eine feste Basis im allgemein anerkannten medizinischen Versorgungssystem erhält. Bis dahin dürfen wir uns tatsächlich als Vorreiter sehen.
Dem Gespräch, das über Videokonferenz stattfand, war auch Dr. Daniel Düx zugeschaltet. Der Sohn des Professors befindet sich momentan an der kalifornischen Stanford University, wo er Forschungen betreibt, die für das MRgFUS von entscheidender Bedeutung sein können – etwa im Bereich der Blut-Hirn-Schranke und beim Prostatakrebs. Was Daniel Düx zu berichten hat und was Prof. Dr. med. Markus Düx weiter über reale Vorteile von MRgFUS etwa bei Prostatakrebs und über die allgemeinen Zukunftsaussichten erzählt, die auch Therapien bei Parkinson bereithalten könnten, kommt bald in einem zweiten Teil. Wir bedanken uns sehr für das Gespräch! Wer mehr über den Spezialisten und MRgFUS erfahren möchte, kann gern direkt Kontakt mit Prof. Düx aufnehmen.


