In Deutschland leiden 40 Prozent aller Erwachsenen an einer schweren, behandlungsbedürftigen Parodontitis. Das ist eine bakterielle Entzündung des Gewebes um den Zahn und des Kieferknochens. Sie führt zu einer weitgehend irreversiblen Zerstörung des Zahnhalteapparates und im schlimmsten Fall zu Zahnlockerungen und dem totalen Zahnverlust. Eine frühzeitige Behandlung kann die Erkrankung jedoch aufhalten und dem Verlust des Zahnes vorgebeugen. Hier finden Sie weiterführende Informationen sowie ausgewählte Parodontitis-Spezialisten und Zentren.
Empfohlene Spezialisten für Parodontitis
Artikelübersicht
Parodontose oder Parodontitis?
Die Parodontitis ist eine bakterielle Entzündung im Bereich der Zähne.
Bis vor einigen Jahren war die Parodontitis noch unter dem Begriff Parodontose bekannt. Die Erkrankung wurde also nicht als bakteriell verursachte Entzündung eingestuft.
Lange konnte man bei Patienten mit Veränderungen des Zahnfleisches und des Zahnhalteapparates keine Bakterien als Auslöser feststellen. Man ging daher davon aus, dass es sich um eine degenerative Stoffwechselstörung handelt, die zum Abbau des Zahnfleisches und Kieferknochen führte.
Deshalb setzte man an das Wort Parodont (griech. für Zahnhalteapparat) die Endung –ose, die immer auf eine Stoffwechselstörung hindeutet. Folglich sprach man von einer Parodontose.
Mittlerweile ist jedoch bekannt, dass Bakterien ursächlich für die krankhaften Veränderungen des Zahnhalteapparates sind. Es handelt sich also um eine tatsächliche Entzündung, einer sogenannten –itis.
Deshalb spricht man heute richtigerweise nicht mehr von einer Parodontose, sondern einer Parodontitis.
Was ist Parodontitis?
Täglich lagern sich Millionen von Bakterien auf unseren Zähnen ab. Sie bilden einen Film, aus dem sich in der Folge Zahnstein bildet. Durch das regelmäßige Zähneputzen werden diese Bakterien entfernt und die Gefahr für eine folgende Parodontitis gemindert.
Zahnstein entsteht, wenn
- die auf den Zähnen angesiedelten Bakterien nicht entfernt werden und
- das Immunsystem nicht in der Lage ist, die Bakterien abzutöten.
In der Folge kommt es zu einer oberflächlichen Entzündung des Zahnfleisches, der sogenannten Gingivitis.
Das Zahnfleisch rötet sich, schwillt an und es kommt oftmals zu leichten Blutungen bei Berührung. Wird dem Zahnstein und der Gingivitis nicht entgegengesteuert, kann die Entzündung auf das Zahnbett übergreifen. Der Zahnstein breitet sich dann zum Zahnhals hin aus.
Das Zahnfleisch löst sich in der Folge vom Zahn und weicht zurück. Es bilden sich Zahnfleischtaschen, die den Bakterien einen noch besseren Schutz vor der täglichen Zahnreinigung bieten.
Hier können sie schnell auf die Zahnwurzel, das Zahnhaltegewebe und den Kieferknochen übergreifen. Die Parodontitis ist entstanden.
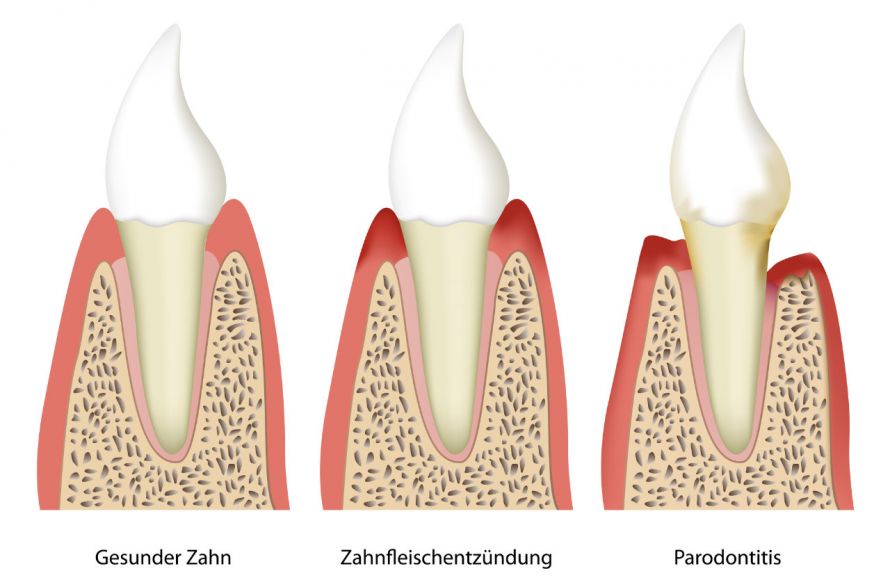
Die Entwicklung von einer Zahnfleischentzündung zur Parodontitis mit zurückweichendem Zahnfleisch © bilderzwerg | AdobeStock
Ursachen für Parodontitis
Parodontitis zählt zu den häufigsten Infektionskrankheiten der Mundhöhle.
Als Hauptursache steht auch heute noch die unzureichende und schlechte Mundhygiene im Vordergrund. Werden Bakterien durch falsches oder fehlendes Zähneputzen nicht ausreichend entfernt, so fördern sie unwillkürlich den Bakterienbefall der Mundflora.
Stark verknüpft ist dies oft mit einer Veränderung des pH-Wertes im Mund. Das neutrale bzw. leicht basische Milieu verwandelt sich in ein recht saures Milieu. Es droht eine Übersäuerung des Speichel. Dadurch kann sich der Zahnschmelz nicht mehr reminalisieren und der ganze Zahnhalteapparat wird anfälliger für eine Parodontitis.
Auch starkes Rauchen kann die Entstehung einer Parodontitis fördern. Die Entzündung des Zahnfleisches bleibt hier viel länger unbemerkt. Durch das Rauchen verringert sich die Durchblutung des gesamten Körpers. Dadurch tritt das charakteristische Zahnfleischbluten der Parodontitis erst sehr spät ein.
Für eine erfolgreiche Behandlung ist es in vielen Fällen dann schon zu spät. Unterschätzt wird zudem der Einfluss von beruflichem und privatem Stress. Er schwächt das Immunsystem und kann den Ausbruch und Verlauf einer Parodontitis stark negativ beeinflussen.
Symptome der der Parodontitis
Gerötetes, geschwollenes Zahnfleisch und leichtes Bluten gehören bei etwa 70% der Deutschen schon zur Tagesordnung. Dies können schon die ersten Anzeichen für eine Parodontitis sein, die schwerwiegendere gesundheitliche Probleme mit sich bringen kann.
Oft wird die Parodontitis nicht beachtet, da sie im Frühstadium meist schmerzfrei und deshalb unbemerkt verläuft. Eine Früherkennung ist jedoch sehr wichtig, um die schwerwiegenden Folgen der Parodontitis zu verhindern.
Heute ist es wissenschaftlich bewiesen, dass eine Entzündung des Zahnfleisches sich auf den gesamten Körper auswirken kann. Parodontitis und Gingivitis belasten das Immunsystem und erhöhen das Risiko für
- Herzinfarkt,
- Rheuma,
- Komplikationen während der Schwangerschaft und
- Diabetes.
Parodontitis ist keine Bagatelle, sondern muss als schwerwiegende, chronische Krankheit wahrgenommen werden.
Diagnose der Parodontitis
Röntgenuntersuchungen bei Parodontitis
Eine der klassischsten Methoden zur Erkennung der Parodontitis ist die Erstellung eines Röntgenbildes des Kiefers. Unnatürliche Veränderungen des Zahnhalteapparates und des Kiefers lassen sich hier bildlich sehr gut darstellen.
Als reine Diagnosemethode ist das Röntgen veraltet, da ein frühzeitiges Erkennen der Parodontitis hiermit nicht möglich ist. Das Röntgen kann nur einen bereits aufgetretenen Knochenschwund anzeigen. Dann ist es für eine erfolgreiche Behandlung allerdings meistens schon zu spät.
Heutzutage wird das Röntgen deshalb nur noch als ergänzende Untersuchungsmethode bei bereits diagnostizierter Parodontitis herangezogen. Es dokumentiert den Verlauf des möglichen Knochenabbaus.
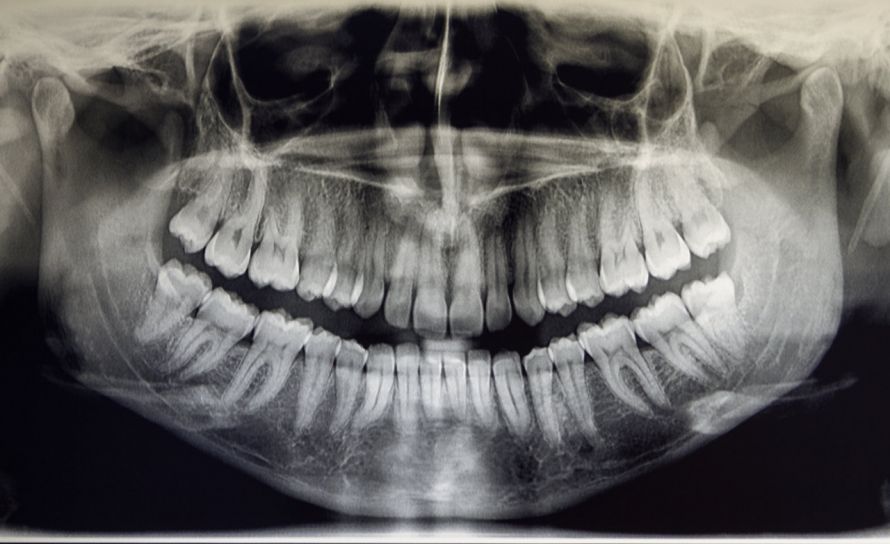
Im Röntgenbild des Kiefers lässt sich der Zustand der Zähne gut überprüfen © Massimo Cattaneo | AdobeStock
Parodontaler Screening Index (PSI)
Der Parodontale Screening Index (PSI) wurde im September 2000 von der Deutschen Gesellschaft für Parodontologie (DGP) als diagnostisches Hilfsmittel für die frühzeitige Erkennung von Parodontitis eingeführt.
Er liefert umfangreiche Informationen über den Zustand des Zahnhalteapparates eines Patienten. Darüber hinaus erlaubt er eine schnelle Beurteilung über das Vorliegen und den Schweregrad einer Parodontitis.
Die PSI-Untersuchung erfolgt mit einer speziellen Parodontalsonde, der sogenannten WHO-Sonde, und tut nicht weh. An der Spitze der Sonde sitzt eine kleine Kugel mit einem Durchmesser von 0,5 Millimetern. Sie soll Verletzungen am Zahnfleisch verhindern. Außerdem ist sie auch dazu geeignet, Unebenheiten und durch Füllungen überhangende Ränder zu erfassen und zu umgehen.
Im Bereich zwischen 3,5 und 5,5 Millimeter befindet sich auf der Sonde eine schwarze Farbmarkierung. Sie gibt Aufschluss über die genaue Tiefe einer Zahnfleischtasche. Zur Beurteilung des Schweregrades der Parodontitis benutzt der Zahnarzt eine von der DGP festgelegte Codeliste:
- Code 0: Das schwarze Band der Sonde bleibt an der tiefsten Stelle der Zahnfleischtasche noch vollständig sichtbar. Es ist kein Zahnstein festzustellen, das Zahnfleisch blutet nach der Sondierung nicht. Es ist keine Therapie erforderlich.
- Code 1: Das schwarze Band der Sonde bleibt an der tiefsten Stelle der Zahnfleischtasche noch vollständig sichtbar. Zahnstein ist auch hier nicht festzustellen, das Zahnfleisch blutet jedoch leicht nach der Sondierung. Es sollte eine gründliche Zahnreinigung erfolgen und die tägliche Zahnpflege nach Anweisung des Zahnarztes umgestellt werden.
- Code 2: Das schwarze Band der Sonde bleibt an der tiefsten Stelle der Zahnfleischtasche noch vollständig sichtbar. Es lässt sich Zahnstein feststellen, das Zahnfleisch blutet nach der Sondierung. Es sollte eine gründliche Zahnreinigung erfolgen und die tägliche Zahnpflege nach Anweisung des Zahnarztes umgestellt werden.
- Code 3: Das schwarze Band der Sonde bleibt an der tiefsten Stelle der Zahnfleischtasche nur noch teilweise sichtbar. Zusätzlich kann Zahnstein auftreten und das Zahnfleisch nach der Sondierung bluten. Neben einer gründlichen Zahnreinigung und einer Umstellung der täglichen Zahnpflege sollte auch eine gezielte Parodontitistherapie durchgeführt werden.
- Code 4: Das schwarze Band der Sonde verschwindet komplett in der Zahnfleischtasche. Zusätzlich kann Zahnstein auftreten und das Zahnfleisch nach der Sondierung bluten. Neben einer gründlichen Zahnreinigung und einer Umstellung der täglichen Zahnpflege sollte auch eine gezielte Parodontitistherapie durchgeführt werden.
Jeder deutsche Kassenpatient hat alle zwei Jahre Anspruch auf eine PSI-Untersuchung. Ist bereits eine Parodontitis festgestellt worden, muss die PSI-Untersuchung allerdings unbedingt in kürzeren Abständen durchgeführt werden.
Angesichts der drohenden Auswirkungen einer Parodontitis auf den gesamten Körper sollte eine PSI nicht vernachlässigt werden.
aMMP-8-Schnelltest bei Parodontitis
Bei der Diagnose von Parodontitis kommt heute immer häufiger ein neuartiger Schnelltest zum Einsatz. Der „PerioMarker aMMP-8 Schnelltest von Chlorhexamed“ erlaubt die frühzeitige Erkennung von versteckten Entzündungen des Zahnfleisches und –halteapparates durch den Nachweis des Enzyms „aktive Matrix-Metalloproteinase-8“ (aMMP-8). Der Test lässt sich schnell und problemlos durchführen, das Ergebnis liegt nach zehn Minuten vor.
Bei der Durchführung des Schnelltests wird die Mundhöhle mit einer speziellen Lösung 30 Sekunden lang gespült. Danach wird sie vollständig ein einen Becher ausgespuckt.
Mit einer sterilen Spritze werden ca. 2ml aus der Probe aufgezogen und ein Filter angeschraubt. 3 Tropfen der Probenlösung werden nun auf einen Teststreifen gegeben. Nach ungefähr fünf bis zehn Minuten ist das Ergebnis ablesbar.
Behandlung der Parodontitis
Bei der Parodontitis liegt eine durch Bakterien hervorgerufene Entzündung des Zahnfleisches und –halteapparates vor. Ziel einer Behandlung ist es deshalb, diese Bakterien gezielt aus der Zahnregion zu entfernen und die Entzündung so in Schach zu halten.
Zahnhygiene
Einer der wichtigsten Behandlungsschritte muss täglich zu Hause konsequent durchgeführt werden: Die gründliche Mundhygiene. Hierzu zählt nicht nur das einfache Putzen mit der Zahnbürste, sondern auch die richtige Anwendung von Zahnseide und –zwischenraumsbürsten. Das richtige Putzen und Pflegen der Zähne und des Zahnfleisches erklärt der Zahnarzt.
Er wird auch bei Bedarf desinfizierende Mundspüllösungen und Zungenschaber empfehlen, um das Bakterienwachstum im Mund herabzusetzen.
In vielen Fällen reicht eine persönliche Zahnpflege allein jedoch zur erfolgreichen Behandlung der Parodontitis nicht mehr aus. Besonders beim Auftreten von Zahnstein und Plaque müssen die Beläge fachmännisch entfernt werden.
Durch eine professionelle Zahnreinigung (PZR) werden die oberflächlichen Beläge bis zum Zahnfleischrand entfernt. Die PZR kostet je nach Zustand des Gebisses zwischen 50 und 150 Euro. Sie wird von der Krankenkasse leider nicht bezahlt.
Kürette
Schon bei Parodontitis mittlerer Schwere reicht jedoch auch eine einfache PZR nicht mehr aus. Zusätzlich müssen Bakterien aus den Zahnfleischtaschen entfernt werden. Nur so kann einem Abbau des Zahnknochens vorgebeugt werden.
Der Zahnarzt verwendet hierfür eine sogenannte Kürette, einen sehr feinen Schaber, den er vorsichtig in die Taschen des Zahnfleisches schiebt. Hiermit werden harte und weiche Zahnbeläge an der Wurzeloberfläche unterhalb des Zahnfleischrandes entfernt.
Offene Zahnfleischtaschen schließen sich erst, wenn die Zahnoberfläche glatt ist und keine Bakterien mehr vorhanden sind.
Zusätzlich wird nach der Behandlung oft eine Laser-Therapie durchgeführt, durch die eine Desinfektion der entzündeten Bereiche erreicht wird. Diese sogenannte geschlossene Kürettage kann sehr unangenehm werden und wird deshalb in der Regel unter lokaler Betäubung durchgeführt.
Chirurgischer Eingriff
Lassen sich die Beläge mit einer geschlossenen Kürettage nicht komplett entfernen, muss ein chrirugischer Eingriff Abhilfe schaffen. Er geht damit in die offene Behandlungsphase über.
Mit speziellen Instrumenten wird das Zahnfleisch vorsichtig von Zahn und Knochen gelöst. Dadurch werden die Zahnfleischtaschen besser einsehbar. Die Zahn- und Wurzeloberfläche kann nun gründlicher gereinigt und erkranktes Gewebe bei Bedarf entfernt werden.

Eine gute Zahnhygiene dient dem Erhalt der Zähne und der Vorbeugung gegen Parodontitis © Prostock-studio | AdobeStock
Medikamentöse Behandlung
In schweren Fällen ist eine medikamentöse Behandlung mit Antibiotika notwendig, nämlich wenn
- sich die Parodontitis schon weit in den Kiefer gefressen hat, und
- besonders aggressive Bakterien beteiligt sind.
Diese Art der Therapie kann die mechanische Reinigung des Zahnarztes nicht ersetzen, sondern nur unterstützen. Eingenommene Antibiotika dringen nur in minimaler Dosis in den Zahnbelag ein. Die Bakterien sind deshalb auf diesem Wege schlecht angreifbar.
Parodontitis bei Risikogruppen
Permanent entzündetes Zahnfleisch belastet nicht nur die Mundhöhle, sondern auch das menschliche Immunsystem. Es fördert somit das Risiko für schwerwiegende, gesundheitliche Probleme.
Bereits durch kleinste Verletzungen im Zahnfleisch gelangen Mundbakterien in die Blutbahn und verteilen sich schnell über den ganzen Körper. Wird der Körper mit eindringenden Keimen überflutet, ist das Immunsystem mit der Abwehr überfordert. Die Bakterien können sich dann ohne Probleme in anderen Organen im Körper ansiedeln.
Parodontitis während der Schwangerschaft
Bereits seit Ende der 1990er Jahre ist bekannt, dass schwere Zahnfleischentzündungen das ungeborene Kind im Mutterleib gefährden können. Dennoch wird gute und konsequente Mundhygiene während der Schwangerschaft heutzutage leider immer noch unterschätzt.
Frauen mit krankhaften Veränderungen in der Mundhöhle haben ein höheres Risiko für Frühgeburten und Komplikationen während der Schwangerschaft. Eine Schwangerschaft bringt hormonelle Umstellungen mit sich, die grundsätzlich eine Parodontitis begünstigen.
Das Zahnfleisch einer Schwangeren ist hormonbedingt lockerer und stärker durchblutet. Dies erleichtert es den Bakterien, direkt in das Zahnfleisch einzudringen und über die Blutbahn in die Gebärmutter zu wandern. Bei Untersuchungen des Fruchtwassers können nun Erreger nachgewiesen werden, die normal nur in der Mundhöhle angesiedelt sind. Der Fötus ist schutzlos den aggressiven Bakterien ausgesetzt.
Die Folgen sind gravierend: Fehlbildungen und Krankheiten bei Kindern, die nicht selten zu Fehl- oder Frühgeburten führen. Eine unbehandelte Parodontitis erhöht das Risiko einer Fehl- oder Frühgeburt um das bis zu 7,5-fache.
Gerade deshalb ist es während einer Schwangerschaft wichtig, auf gute Mundhygiene zu achten. Neben einem Besuch beim Frauenarzt ist auch der Gang zum Zahnarzt sehr wichtig.
Frauen sollten ihre Zähne mindestens zweimal während ihrer Schwangerschaft kontrollieren lassen, um Parodontitis frühzeitig vorbeugen und behandeln zu können.
Parodontitis bei Diabetes mellitus-Patienten
Diabetes kann auch die Gesundheit der Zähne und des Zahnhalteapparates schädigen. Bei Diabetikern ist das Risiko dreimal so hoch, an Parodontitis zu erkranken. Bedingt ist dies durch das gegenseitige Wechselspiel der Parodontitis und des Diabetes mellitus.
Diabetes ist bereits seit Jahren als Auslöser für Entzündungen aller Art bekannt. Bei zuckerkranken Patienten reagiert Glukose vermehrt mit Proteinen und „verzuckert" diese. Dadurch sind sie in der Lage, an Immunzellen anzubinden und bewirken so die Freisetzung von Zellgiften. Diese rufen im Körper eine Entzündungsreaktion hervor.
Die Wundheilung ist nun gravierend gestört, auch in der Mundhöhle. Die Bedingungen für ein gutes Zahnbett stehen schlecht, eine Parodontitis ist nicht selten die Folge.
Parodontitis kann zudem Probleme mit dem Blutzucker verschlimmern. Anhaltende Entzündungsreaktionen, egal wo sie im Körper auftreten, fördern die Insulinresistenz. Eine Regulierung des Blutzuckers wird schwierig und kann schnell entgleisen.
Wird das entzündete Zahnfleisch allerdings behandelt, so verbessert sich auch die Blutzuckerregulierung schlagartig. Bleibt die Parodontitis bei Diabetikern unbehandelt, sterben sie 2,3-mal häufiger als Diabetespatienten mit gesundem Zahnfleisch oder frühzeitig behandelter Parodontitis.
Das Zusammenspiel beider Krankheiten sollte deshalb auf keinen Fall unterschätzt werden.
Parodontitis bei Rheumapatienten
Bei entzündlichem Rheuma sind oft auch die Zähne beteiligt. Forschungen haben gezeigt, dass Rheumapatienten bis zu achtmal häufiger an einer Parodontitis erkranken. Mehr als die Hälfte aller Patienten leiden bereits an Parodontitis.
Parodontitis und Rheuma haben zwei wesentliche Gemeinsamkeiten: Die Entzündung und ihre Folgen. Bei der Parodontitis entzündet sich zuerst das Zahnfleisch, beim Rheuma die Synovialmembran, die Innenauskleidung der Gelenke.
Die Folge beider Entzündungen ist der schleichende Abbau von körpereigenem Gewebe wie Knorpel und Knochen:
- bei einer Rheumaerkrankung kommt es zu einer Zerstörung der Gelenke,
- bei einer Parodontitis zur Zerstörung des Kieferknochens und des Zahnhalteapparates.
Bei beiden Prozessen sind ähnliche entzündungsfördernde Zytokine (spezielle Gruppen von Peptiden des menschlichen Körpers) beteiligt.
Wesentlich für das Entstehen und Fortschreiten von Parodontitis ist ein einziges Bakterium: Porphyromonas gingivalis. Es verfügt über zahlreiche krankheitsauslösende Faktoren. Darüber hinaus ist es das bisher das einzige Bakterium, von dem bekannt ist, dass es das Enzym Peptidylarginindeiminase (PAD) absondert.
Das PAD wiederum ist ein wichtiger Krankheitsfaktor bei einer rheumatischen Erkrankung. Seine Aktivität setzt einen Prozess in Gang, der die Bildung bestimmter Auto-Antikörper fördert. Ein Nachweis dieser Antikörper im menschlichen Körper deutet mit großer Wahrscheinlichkeit auf eine rheumatische Erkrankung hin.
Als Schlussfolgerung kann man nun annehmen, dass Parodontitis-Bakterien Gewebeschädigungen bei Rheumapatienten verursachen können.
Parodontitis bei Patienten mit Herz-Kreislauf-Erkrankungen
Eine Verbindung besteht auch zwischen Parodontitis und Herz-Kreislauf-Erkrankungen. Unterschiedliche Forschungsergebnisse kommen zum gleichen Ergebnis: Parodontitis gilt als wesentlicher Risikofaktor für die Entstehung von Herz-Kreislauf-Erkrankungen. Parodontitispatienten haben ein doppelt so hohes Herzinfarktrisiko und erleiden vier- bis siebenmal so häufig einen Schlaganfall.
Entzündliche Veränderungen der Gefäßinnenwände können ursächlich für arterielle Verschlusskrankheiten wie Herzinfarkt oder Schlaganfall sein. Bei einer unbehandelten Parodontitis gelangen über die Mundhöhle permanent entzündungsauslösende Bakterien in das Blutsystem. Diese Bakterien sind in der Lage, direkt in die Zellen der Gefäßwände einzudringen und hier entzündliche Veränderungen auszulösen.
Das körpereigene Immunsystem versucht nun, diese kleinen Entzündungsherde zu reparieren. Das führt zu einer Verdickung der Gefäßwände. Arterien und Venen „verkalken", der Blutfluss wird gehemmt, ein Herzinfarkt oder Schlaganfall droht.
Eine Endokarditis ist eine infektiöse Entzündung der Herzinnenhaut. Als eine der Hauptursachen für eine Endokarditis gelten sogenannte Bakteriämien. Darunter versteht man ein zeitweiliges Vorhandsein von für den menschlichen Körper untypischen Bakterien im Blutkreislauf.
Bisher galten operative Eingriffe als größtes Risiko für eine Bakteriämie. Neuere Untersuchungen der Deutschen Gesellschaft für Kardiologie haben jedoch gezeigt, dass bei etwa 80 Prozent der Patienten mit einer Endokarditiserkrankung das Auftreten in keinem erkennbaren Zusammenhang mit einem operativen Eingriff stand.
Schon durch alltägliche Aktivitäten wie Zähneputzen oder dem Kauen von Nahrung können aggressive Bakterien in den Blutkreislauf gelangen. Eine Bakteriämie wird ausgelöst, eine Endokarditis kann die Folge sein.
Quellen
- Albers, Regina und Paul Klammer. „Ohne gesunde Zähne kein gesunder Körper“. Focus 36 (2011): 86-88.
- Bengel, Wolfgang, Thomas Hofmann und Jörg Meyle. „PSI – Der Parodontale Screening Index“. Zahnärztliche Mitteilungen 20 (2002): 38.
- Detert, Dr. Jacqueline. “Nicht nur wund im Mund – Risiken sehen”. Mobil 03 (2010): 6-7.
- Deutsche Parodontose Hilfe e.V. Parodontose Parodontitis Aufklärung. 2012. 18.04.2012. http://www.parodontosehilfe.de
- Hubert, Michael. „Rheumatiker auch zum Zahnarzt überweisen!“. Ärzte Zeitung 31.03.2010.
- Netcoo Publishing International Ltd. „Megamarkt Mundgesundheit. Neuer schnelltest puscht den Vertrieb oraler Pflegesysteme“. Netcoo Magazin 08 (2011): 12-17.
- Prang, Dr. Michael. Parodontitis. Kleine Ursache – große Wirkung für die Gesundheit. Hamburg: DAK, 2011.










