Ein großer Risikofaktor für die Entwicklung einer Proktitis ist ungeschützter, empfangender Analverkehr. Personen, die häufig ungeschützten Analverkehr mit wechselnden Geschlechtspartnern haben, erkranken daher öfter.
Ein Risiko bergen auch Gegenstände, die während des Geschlechtsverkehrs in den After eingeführt werden. Sie können die Erreger zwischen den Personen übertragen. Darüber hinaus können sie kleine Verletzungen der Darmwand verursachen. Diese begünstigen die Entstehung einer Proktitis ebenfalls.
Verschiedene sexuell übertragbare Erreger können eine Proktitis auslösen. So äußert sich beispielsweise die Geschlechtskrankheit Gonorrhoe (auch unter dem Namen Tripper bekannt) in einer eitrigen Proktitis.
Die sexuell übertragbare Erkrankung Ulcus molle geht dagegen eher mit sehr schmerzhaften, weichen Geschwüren einher. Bei der Lymphogranuloma inguinale entstehen Fisteln.
Entzündungen des Enddarms, die nicht abheilen oder nässen, können auf eine Infektion mit dem HI-Virus bzw. auf AIDS hinweisen. Auch
können eine Proktitis hervorrufen.
Diese Erkrankungen sind ansteckend und können an andere Personen weitergegeben werden. Auch bei ihnen kann sich dann eine Proktitis entwickeln.
Ein weiterer Risikofaktor für die Entwicklung einer Proktitis sind chronisch entzündliche Darmerkrankungen (CED). Dazu gehören etwa Colitis ulcerosa oder Morbus Crohn. Diese Erkrankungen sind nicht ansteckend.
Eine Proktitis kann ferner als allergische oder toxische Reaktion auf
- Medikamente wie Zäpfchen oder Abführmittel sowie
- Kondome oder Gleitmittel
entstehen.
Auch eine Strahlentherapie, die vor allem in der Krebsbehandlung zum Einsatz kommt, gehört zu den Risikofaktoren.
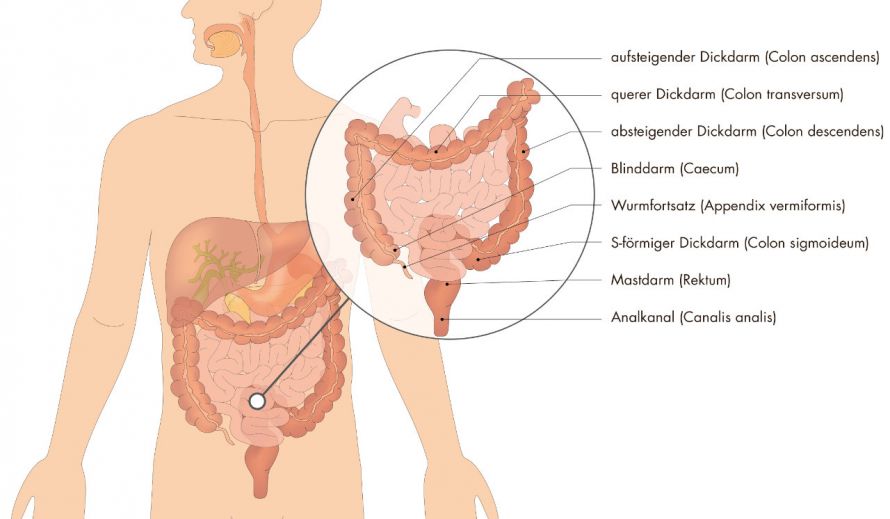
Eine Proktitis beschränkt sich auf den Mastdarm (Enddarm) © FGWDesign | AdobeStock
Grundsätzlich hängen die Beschwerden von der Ursache der Proktitis ab. Ist Gonorrhoe die Ursache, treten etwa kaum Beschwerden auf. Eine Proktitis im Rahmen einer Colitis ulcerosa ist für die Patienten hingegen äußerst schmerzhaft.
Zu Beginn der Entzündung zeigen sich kaum Beschwerden. Die Betroffenen bemerken allenfalls, dass ihre Afterregion etwas empfindlicher ist als sonst. Auch Schmerzen beim Stuhlgang können auftreten.
Wenn sich die Entzündung ausgebreitet hat, kommt es zu einem schleimigen, eitrigen und/oder blutigen Ausfluss. Ferner zeigen sich im Stuhl blutige, schleimige und/oder eitrige Beimengungen.
Die Patienten verspüren ständig das Gefühl, auf die Toilette gehen zu müssen, der Stuhlgang findet aber eher unregelmäßig statt. Einige der Betroffenen leiden unter Stuhlinkontinenz, können den Stuhl also nicht halten. Zusätzlich entweicht häufig Luft aus dem Darm. In der medizinischen Fachsprache bezeichnet man dies auch als Flatulenz.
Der After juckt und erscheint gerötet sowie wulstförmig vorgetrieben.
Im weiteren Krankheitsverlauf können Analfissuren entstehen. Das sind sehr schmerzhafte Einrisse der Haut oder der Schleimhaut des Afters, die strahlenförmig verlaufen. Insbesondere nach dem Stuhlgang rufen die Fissuren helle und stechende Schmerzen sowie ein Brennen hervor. Gelegentlich kommt es auch zu schwachen hellroten Blutungen.
Eine weitere Erscheinung, die im Zusammenhang mit einer Proktitis auftreten kann, ist die Fistel. Darunter versteht man neu entstandene Ausführungsgänge, die vom entzündeten Darm zur Hautoberfläche führen. Aus den Fistelöffnungen tritt oftmals ein Sekret aus. Eine blutende Fistel kann zudem zu erheblichen Schmerzen führen.
Aufgrund der Symptome und der Krankengeschichte (Anamnese) kann der Arzt oft schon eine Verdachtsdiagnose stellen.
Im Anschluss inspiziert er den Anus und untersucht Anus und Rektum mit dem Finger (digital-rektale Untersuchung). Dadurch stellt er fest, ob Blutungen, Schleim, Ödeme und andere Schleimhautveränderungen vorliegen. Das deutet ebenfalls auf eine Entzündung hin.
Im Rahmen einer Enddarmspiegelung (Rektoskopie) wird mithilfe eines Endoskops das Innere des Enddarms inspiziert. Damit lässt sich feststellen, ob die Schleimhaut entzündet ist oder andere Veränderungen (zum Beispiel Geschwüre, Fisteln) aufweist.
Darüber hinaus kann der Arzt Abstriche und Gewebeproben (Biopsie) entnehmen. Im Labor lässt sich dann überprüfen, ob ein Befall mit Bakterien oder eine andere Ursache für die Entzündung vorliegt.
Liegt eine erregerbedingte Proktitis vor, sollten auch die Sexualpartner der letzten 6 Monate in die Untersuchung mit einbezogen werden.
Die Therapie der Proktitis ist je nach Ursache verschieden.
Liegt der Entzündung eine bakterielle Infektion zugrunde, erhalten die Patienten in der Regel ein Antibiotikum. Ein kortisonhaltiger Schaum, der auf den Analbereich aufgetragen wird, kann zudem die entzündlichen Prozesse hemmen. Um weitere Entzündungen und Infektionen zu vermeiden, sollten die Betroffenen zukünftig auf ungeschützten Analverkehr verzichten.
Ist eine chronisch entzündliche Darmerkrankung die Ursache, kommen Zäpfchen mit dem Wirkstoff Mesalazin zum Einsatz. Zeigt sich dadurch keine Besserung, ist ggf. eine systeme Behandlung angezeigt. Dadurch wirkt die Arznei nicht nur lokal, sondern im ganzen Körper. Dazu erhält der Patient das Medikament in Tablettenform, unter Umständen auch in Kombinatination mit einem Kortisonpräparat.
Ebenso können Einläufe oder Schaumapplikationen mit Mesalazin hilfreich sein. Allerdings erleiden Patienten mit einer chronisch entzündlichen Darmerkrankung häufig Rückfälle. Bei ihnen kann eine lebenslange medikamentöse Therapie erforderlich sein. Dazu kommen beispielsweise folgende Medikamente zum Einsatz:
- Immunsuppressiva wie Methotrexat oder Azathioprin
- TNF-α-Blocker (zum Beispiel Infliximab oder Adalimumab)
- der Integrin-Blocker Vedolizumab
In sehr schweren Fällen kann eine Operation erforderlich sein. Der Chirurg entfernt dann die entzündeten Schleimhautstellen oder sogar einen gesamten Darmabschnitt erforderlich.
Basiert die Proktitis hingegen auf einer Allergie, besteht die Therapie in der strikten Meidung des Allergens. Allergisch bedingte Entzündungen des Enddarms heilen dann meist von selbst aus. Schwere Fälle werden ebenso wie die Entzündungen bei Morbus Crohn oder Colitis ulcerosa mit Mesalazin-Zäpfchen behandelt.
Auch die strahlenbedingten Darmentzündungen (Strahlenproktitis) erfordern in der Regel keine Therapie. Sie bilden sich meistens von selbst wieder zurück.
Unabhängig von der Ursache können entzündungshemmende Einläufe oder Zäpfchen den Patienten Linderung verschaffen.





















