Empfohlene Spezialisten für Hirntumor-OPs
Artikelübersicht
Hirntumor-OP - Weitere Informationen
Der Begriff Hirntumor ist eine Sammelbezeichnung für alle gutartigen und bösartigen Geschwulste innerhalb des Hirnschädels (intrakranielle Tumoren).
Grundsätzlich stehen für die Behandlung bei einem Hirntumor
- die Operation,
- die Bestrahlung oder
- die Chemotherapie
bzw. eine Kombination der Möglichkeiten zur Verfügung. Meistens wird eine operative Entfernung des Tumors angestrebt.
Definition von Hirntumoren
Im engeren Sinne versteht man unter Hirntumoren alle Tumoren des neuroektodermalen Gewebes. Das sind Geschwulste, die ihren Ursprung z. B.
- im Nervengewebe des Gehirns,
- den Hormondrüsen im Gehirn sowie
- dem Stütz- und Nährgewebe
haben. Zu diesen neuroepithelialen Tumoren gehören beispielsweise
- Astrozytome (entstehen meist aus Astrozyten, die zum Stützgewebe zählen),
- Gliome (entstehen häufig aus Gliazellen, die zum Stütz- und Nährgewebe zählen) und
- das Medulloblastom (Tumor des Kleinhirns).
Im weiteren Sinne zählen auch meningeale Tumoren zu den Hirntumoren. Diese entwickeln sich beispielsweise in den Hirnhäuten (Meningeome) oder Fettgewebszellen (Lipome).
Zu den Hirntumoren werden auch Hirnmetastasen gerechnet, die auf einen Primärtumor außerhalb des Gehirns zurückzuführen sind. So können zum Beispiel Zellen eines Brusttumors über die Blutbahn in das Gehirn gelangen und sich dort ansiedeln. Das bezeichnt man als Hirnmetastasen oder auch Sekundärtumor.
Hirntumoren machen bei Erwachsenen im Vergleich zu anderen Krebsarten wir Brustkrebs, Darmkrebs und weiteren einen relativ geringen Anteil aus. Bei Kindern gehören sie dagegen zu den häufigeren Tumorarten.
Zu den häufigsten Hirntumoren zählen die Meningeome und die Gliome.
Ursachen für einen Hirntumor
Die Gründe, warum sich ein Hirntumor entwickelt, sind noch nicht vollständig aufgeklärt.
Bei bestimmten genetischen Defekten (z. B. bei der erblichen Neurofibromatose) zeigen sich gehäuft auch Hirntumoren. Daher nehmen Forscher auch eine genetische Veranlagung für die Entwicklung von Hirntumoren an.
Aber auch der Kontakt zu krebserregenden Substanzen erhöhen das Risiko für einen Hirntumor. Dazu zählen z. B. einige Pflanzenschutzmittel, aber auch Strahlentherapien.
Symptome bei einem Hirntumor
Das erste Symptom bei einem Hirntumor sind meist Kopfschmerzen. Durch Liegen erhöht sich das Blutvolumen im Kopf, wodurch es nachts zu einem Anstieg des Drucks im Gehirn kommt. Das führt zu nächtlichen Kopfschmerzen.
Diese bessern sich tagsüber, werden aber häufig von Übelkeit und Erbrechen begleitet. Innerhalb kurzer Zeit nehmen die durch den Hirntumor bedingten Kopfschmerzen in der Häufigkeit zu.
Die weiteren Symptome hängen auch davon ab, an welchem Areal des Gehirns sich der Tumor befindet. Je nachdem, auf welche Nerven er drückt und in welche Areale er einwächst, zeigen sich weitere, mehr oder weniger typische Beschwerden. Dazu gehören häufig
- Lähmungen an Armen und Beinen,
- Sprachstörungen,
- Sehstörungen und
- Krampfanfälle (epileptische Anfälle).
Wird der Hirntumor größer, entwickeln sich zunehmend auch Bewusstseinsstörungen und Wesensveränderungen.
Einige Symptome geben Hinweise darauf, welches Hirnareal durch den Hirntumor beeinträchtigt ist. Treten beispielsweise Lähmungen am rechten Bein auf, ist dies ein Zeichen dafür, dass der Tumor in der linken Gehirnhälfte sitzt. Auch bestimmte Ausfallerscheinungen können Hinweise auf die Lage des Hirntumors im Gehirn geben.
Diagnose von Hirntumoren
Zu Beginn der Diagnose stehen ein Anamnesegespräch und eine körperliche Untersuchung. Besteht dann der Verdacht auf einen Hirntumor, sind bildgebende Verfahren von entscheidender Bedeutung. Besonders
sind hier zu nennen. Damit können Mediziner die exakte Lage und die Ausdehnung des Hirntumors bestimmen.
Je nach Befund und Symptomatik können weitere diagnostische Maßnahmen erforderlich sein, um genauere Erkenntnisse zu erhalten. Dazu gehören beispielsweise
- eine Lumbalpunktion, bei der der Liquor (Gehirn-Rückenmark-Flüssigkeit) untersucht wird,
- eine Elektroenzephalographie (das ist die Messung der Hirnströme) sowie
- eine Angiographie (Darstellung der Blutgefäße im Gehirn mithilfe eines Kontrastmittels im Röntgenbild).
Gelegentlich wird auch der Augenhintergrund untersucht (Ophthalmoskopie).
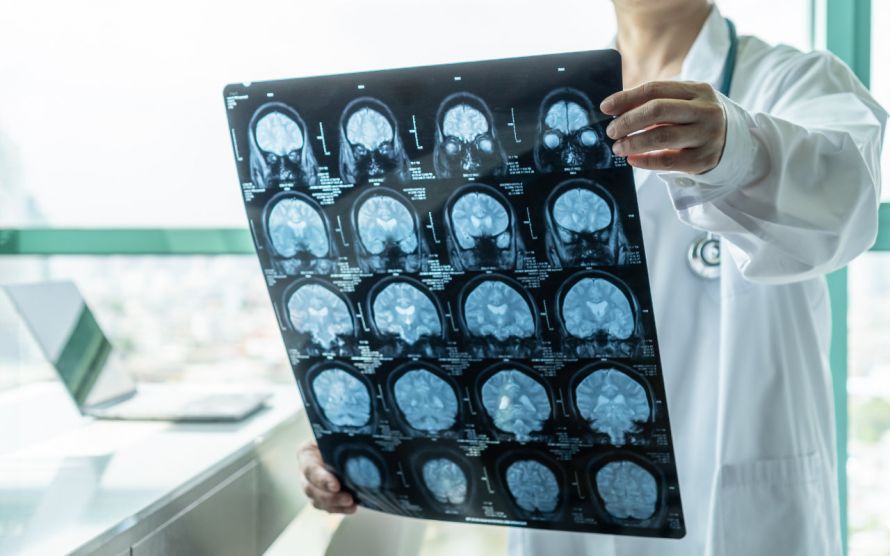
Eine MRT erstellt Schichtbilder des Gehirns, so dass ein Tumor gut erkannt werden kann © Chinnapong | AdobeStock
Operative Behandlung von Hirntumoren
Grundsätzlich kommen als Therapie eines Hirntumors
- die Operation,
- die Bestrahlung (Strahlentherapie) und
- die Chemotherapie (die selten angewendet wird) oder
- eine Kombination davon
infrage. Die ideale Behandlung hängt unter anderem von der Tumorart, seiner Lage im Gehirn und seiner Größe ab.
Wenn es die Größe und die Lage des Hirntumors zulässt, wird eine vollständige Entfernung des Hirntumors angestrebt.
Sind bereits funktionell wichtige Hirnareale befallen, könnte bei der Tumorentfernung ein erhöhtes Risiko für neurologische Ausfälle bestehen, etwa
- Sprachstörungen oder
- Lähmungen
In diesen Fällen wird dann häufig nur ein Teil des Hirntumors entfernt. Anschließend folgt eine Chemotherapie und/oder Strahlentherapie zur weiteren Bekämpfung des Resttumors.
Die vorrangigen Ziele einer Hirntumor-Operation bestehen in
- der Entnahme einer Gewebeprobe zur anschließenden feingeweblichen (histologischen) Untersuchung,
- der Druckentlastung des Gehirns sowie
- der möglichst vollständigen Entfernung der Tumormasse.
Entscheidend ist dabei, dass der Patient durch die Operation nicht gefährdet und kein gesundes Hirngewebe zerstört wird.
Bei gutartigen Hirntumoren reicht meist eine operative Entfernung des Tumors aus. Bei bösartigen (malignen) Tumoren folgt häufig noch einer Strahlentherapie und/oder Chemotherapie.
Informationen zur Hirntumor-Operation
Eine Indikation für eine Hirntumor-Operation ist gegeben (d. h. eine Hirntumor-Operation sollte durchgeführt werden), wenn
- der Hirntumor schnell wächst und bereits sehr groß ist,
- der Hirntumor gut zugänglich und entfernbar ist und
- der Gesamtzustand und das Alter des Patienten einen operativen Eingriff erlauben.
Ziele der Hirntumor-Operation sind neben der Entfernung des Tumors insbesondere,
- die Lebensqualität zu verbessern,
- eine Verschlechterung hinauszuzögern und
- bessere Bedingungen für eine anschließende Strahlentherapie und/oder Chemotherapie zu schaffen.
Strahlentherapie bei einem Hirntumor © Mark Kostich | AdobeStock
Hirntumor-OP in Vollnarkose oder als Wachoperation
Meist wird eine Hirntumor-Operation unter Vollnarkose durchgeführt. Befindet sich der Hirntumor sehr nahe am Sprachzentrum oder anderen wichtigen funktionellen Zentren, erfolgt der Eingriff meist als Wachoperation (Wachkraniotomie).
Dabei wird der Patient während nach Öffnung der Schädeldecke für kurze Zeit aus der Narkose aufgeweckt. Mit diversen Tests stellen die Mediziner fest, wie viel Tumorgewebe entfernt werden kann, ohne dass es zu Ausfallerscheinungen in der kommt.
Indem der Patient während der Operation liest, spricht oder Gegenstände benennt, können beispielsweise gravierende Sprachstörungen vermieden werden.
Risiken und Komplikationen einer Hirntumor-Operation
Die Risiken einer Hirntumor-Operation hängen hauptsächlich von der Tumorgröße und der Lage des Tumors im Gehirn ab. Daneben spielen auch die Beteiligung von Hirngefäßen, das Alter und der Allgemeinzustand des Patienten eine Rolle.
Sind die Hirntumoren noch klein und befinden sie sich in günstigen Hirnarealen, ist das Risiko einer Hirntumor-Operation sehr gering. Bei sehr großen Tumoren erhöht sich das Risiko dagegen deutlich. Durch moderne Verfahren konnte das Risiko einer Hirntumor-Operation deutlich gesenkt werden. Dazu gehören z. B.
- endoskopische und mikrochirurgische Operationstechniken,
- Neuronavigation,
- intraoperative und funktionelle Bildgebung,
- intraoperatives Monitoring der Hirnfunktion (Neuromonitoring.
Dennoch ist im Vorfeld der Hirntumor-Operation eine individuelle Beratung des Patienten sehr wichtig.
Während einer Hirntumor-OP können Komplikationen auftreten, die die Fahrtüchtigkeit vorübergehend oder dauerhaft einschränken. Deswegen gilt solange ein Fahrverbot, bis der Arzt feststellt, dass eine gefahrlose Teilnahme am Straßenverkehr möglich ist.
Weitere mögliche Komplikationen wären beispielsweise
- Sehstörungen,
- epileptische Anfälle und
- Beeinträchtigungen der Hirnleistungsfähigkeit.
Intraoperative Neuronavigation
Die intraoperative Neuronavigation ist ein computergestütztes Operationsverfahren aus der Neurochirurgie. Damit lassen sich Hirntumor-Operationen planen und es ermöglicht und die intraoperative räumliche Orientierung.
Notwendig dafür sind dreidimensionale Bilddaten des Gehirns. Diese werden während der Operation mittels
- Computertomographie (CT),
- Magnetresonanztomographie (MRT) und
- Ultraschall
angefertigt und als 3D-Bild dargestellt. Die Lage der chirurgischen Instrumente wird mit den 3D-Bildern kombiniert und ebenfalls angezeigt. So weiß der Neurochirurg während der Operation ohne zeitliche Verzögerung, wo genau im Gehirn er sich befindet.
Bei Bedarf kann während der Hirntumor-Operation ein CT gemacht und anschließend die Bilddaten aktualisiert werden.
Als Vorbereitung der OP lassen sich die Hirnstrukturen genau studieren, so dass der Chirurg den idealen Zugangsweg zum Hirntumor wählen kann. Der Chirurg macht sich auch ein Bild über die Blutversorgung im Operationsgebiet und identifiziert funktionell wichtige Hirnareale.
Durch die Planung der Hirntumor-Operation und die enorme Präzision während des Eingriffs werden
- funktionell wichtige Hirnbereiche (z. B. Sprachzentrum) geschont,
- die Schädelöffnung kleiner gehalten und
- versehentliche Verletzungen von Blutgefäßen vermieden.
Intraoperatives Neuromonitoring
Mithilfe des intraoperativen Neuromonitoring lassen sich wichtige Neurofunktionen während der Operation elektrophysiologisch überwachen. Dadurch können Schädigungen am Nervengewebe rechtzeitig erkannt und funktionell wichtige Bereiche vor der Hirntumor-Operation lokalisiert werden.
Der Neurochirurg erhält durch das intraoperative Monitoring fortlaufend Angaben über die Funktion des Gehirngebiets, das er aktuell operiert. Damit wird eine möglichst umfangreiche Schonung wichtiger Hirnstrukturen gewährleistet.
Minimal-invasive Entnahme einer Gewebeprobe
Eine Entfernung des Hirntumors mittels offener Hirntumor-Operation ist in folgenden Fällen nicht immer möglich:
- Patienten mit diffus (d. h. zerstörerisch ins Gehirn) wachsenden oder großen zystischen Tumoren,
- Patienten mit kleinen Tumoren in ungünstiger Lage (z. B. in den Stammganglien, im Hirnstamm),
- ältere Patienten oder Patienten mit einem schlechten Allgemeinzustand.
Zur Bestimmung einer wirksamen Therapie (Chemotherapie, Strahlentherapie) muss aber der Tumortyp bekannt sein.
Die Tumorprobe zur feingeweblichen (histologischen) Untersuchung wird stereotaktisch und computergesteuert entnommen. Es handelt sich um ein minimal-invasives Verfahren der Neurochirurgie.
Dazu wird der Kopf des Patienten und die medizinischen Instrumente in einem fest verschraubten Rahmen fixiert. Häufig wird die stereotaktische Gewebeentnahme mit Bildgebung in Echtzeit mittels Neuronavigation kombiniert. Dadurch ist ein exaktes, weitgehend verletzungsfreies Bewegen innerhalb des Gehirns möglich und die Gewebeprobe kann gefahrlos entnommen werden.
Durchführung einer Hirntumor-OP
Unter einer offenen Operation versteht man die Öffnung des Schädels mit anschließender, möglichst vollständiger Entfernung des Tumors.
Die Hirntumor-Operation erfolgt meist in Vollnarkose oder als Wachoperation. Hierfür wird der Kopf in einer Drei-Punkt-Kopfklemme fixiert und die Haut gerade oder bogenförmig aufgeschnitten. Anschließend wird ein Teil des Knochendeckels ausgesägt und die harte Hirnhaut geöffnet.
Mithilfe der Neuronavigation und unter mikrochirurgischen Bedingungen führt der Chirurg die Instrumente bis zum Tumor und entfernt ihn. Gelegentlich kommen auch – insbesondere bei größeren Tumoren - Ultraschallsauger zum Einsatz.
Bei einer fluoreszenzgestützten Resektion lässt sich der Tumor besser erkennen. Dazu nimmt der Patient im Vorfeld eine Substanz zu sich, die sich im Tumor anreichert und mit mittels Blaulicht sichtbar gemacht wird.
Während der OP entfernt der Chirurg so viel Tumormasse wie möglich. Er achtet dabei darauf, benachbarte funktionelle Areale nicht zu beschädigen.
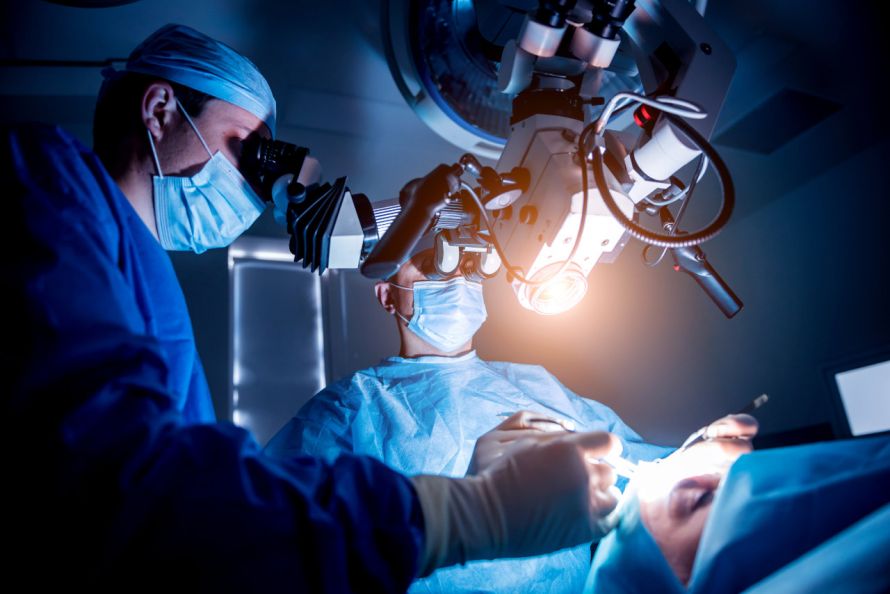
Chirugen führen eine Hirntumor-OP durch © romaset | AdobeStock
Eine Hirntumor-Operation kann in der Nähe von funktionellen Zentren, Nervenbahnen und Hirnnerven stattfinden, die z. B. Bereiche für
- die Sensorik und Motorik,
- das Hören sowie
- die Gesicht- und Zungenmuskulatur
steuern. Dann wird intraoperativ ein neurophysiologisches Monitoring durchgeführt, indem deren Funktion während der Operation überwacht wird.
Nach der Tumorentfernung wird die Blutung gestillt und bei Bedarf das Ergebnis intraoperativ mittels CT oder MRT kontrolliert. Der Chirurg verschließt die harte Hirnhaut und die Wunde. Der Patient wacht nach der Hirntumor-Operation auf der neurochirurgischen Überwachungsstation auf.
Um das Ergebnis der Hirntumor-Operation festzustellen, erfolgt ein oder zwei Tage nach der Hirntumor-Operation eine CT- oder MRT-Kontrolle. Bei komplikationslosem Verlauf und mit physiotherapeutischer Unterstützung kann der Patient die Klinik nach etwa 7 bis 10 Tage verlassen. Ggf. wird er im Heimatkrankenhaus oder in einer Rehaklinik weiterbehandelt.
Prognose bei einem Hirntumor
Die Prognose hängt bei einem Hirntumor von zahlreichen Faktoren ab, darunter
- das Wachstumsverhalten der Tumorzellen,
- die Lage des Tumors im Gehirn,
- die nach einer Hirntumor-Operation verbleibenden Tumormasse, die
- Tumorart sowie
- die Behandlungsmöglichkeiten.
Sie kann daher von Patient zu Patient sehr unterschiedlich sein. Auch ein erneutes Auftreten des Tumors (Rezidiv) wirkt sich ungünstig auf die langfristige Prognose aus.
Ein gutartiger und langsam wachsender Hirntumor, der leicht zu entfernen ist und nicht wiederkehrt, hat eine günstige Prognose. Dagegen verschlechtern Hirnmetastasen die Prognose des Primärtumors.

















