Die im Deutschen als Polyarthritis bezeichnete Erkrankung ist die häufigste entzündliche Erkrankung der Gelenke.
Im Begriff "chronische Polyarthritis" finden sich die wichtigsten Charakteristika der Krankheit wieder:
- chronisch steht für eine lange Zeitdauer der Erkrankung,
- Arthritis bedeutet Gelenkentzündung und
- poly eine Vielzahl von betroffenen Gelenken.
International ist die Polyarthritis auch als rheumatoide Arthritis bekannt. Das ist also ein Synonym für Polyarthritis.
Die rheumatoide Arthritis ist eine chronisch verlaufende, entzündliche Systemerkrankung. Sie geht von
aus und führt zu einer Schädigung der Gelenke, Sehnen und Knochen. Die kleinen Gelenke an den Händen und Füßen sind ebenso gefährdet wie die großen Gelenke der oberen und unteren Extremitäten. Im Endstadium der Erkrankung können schwere Behinderungen stehen.
Das Video zeigt den Verlauf der Krankheit am Hüftgelenk:
Weltweit leiden etwa 0,5 bis 1 Prozent aller Menschen an rheumatoiden Arthritis. In Deutschland rechnet man mit ca. 800.000 Erkrankten, wobei Frauen ca. dreimal öfter betroffen sind als Männer. Auftreten kann die Erkrankung in jedem Lebensalter, am häufigsten zwischen dem dreißigsten und fünfzigsten Lebensjahr.
Die Entstehung der rheumatoiden Arthritis ist ein immunologischer Prozess. Dabei kommt es zu einer unkontrollierten Aktivität des Abwehrsystems, so dass eine dauerhafte Entzündung entsteht.
Eine genetisch verankerte andersartige Reaktionsfähigkeit des Immunsystems ist für die rheumatoide Arthritis wahrscheinlich.
Die Forschung hat in den letzten Jahren viele Fortschritte zum Verständnis der rheumatoiden Arthritis gemacht. Dennoch ist die Ursache der Erkrankung immer noch nicht geklärt.
Denkbar ist eine Fehlsteuerung des Immunsystems: Dabei greifen Zellen des Immunsystems körpereigene Substanzen (z.B. den Gelenkknorpel) an. Deswegen ist die Polyarthritis den Autoimmunerkrankungen zuzuordnen.
Zu Krankheitsbeginn könnten auch Infektionserreger (Viren oder Bakterien) eine Rolle spielen. Gesicherte Kenntnisse liegen hierzu bis heute nicht vor. Wahrscheinlich ist auch eine erbliche Veranlagung erforderlich, die beim Zusammentreffen mit bestimmten Infektionserregern zum Ausbruch der Erkrankung führt. Sie beeinflusst auch den Schweregrad der Polyarthritis..
Auch entzündungsfördernde Gewebshormone (so genannte Zytokine) spielen eine wichtige Rolle.
Aus den Forschungsergebnissen der letzten Jahre ergeben sich neue Möglichkeiten zur Behandlung der rheumatoiden Arthritis. Sie können auch eine bessere Prognose erhoffen lassen, auch wenn die Ursache für die Erkrankung nicht bekannt ist.
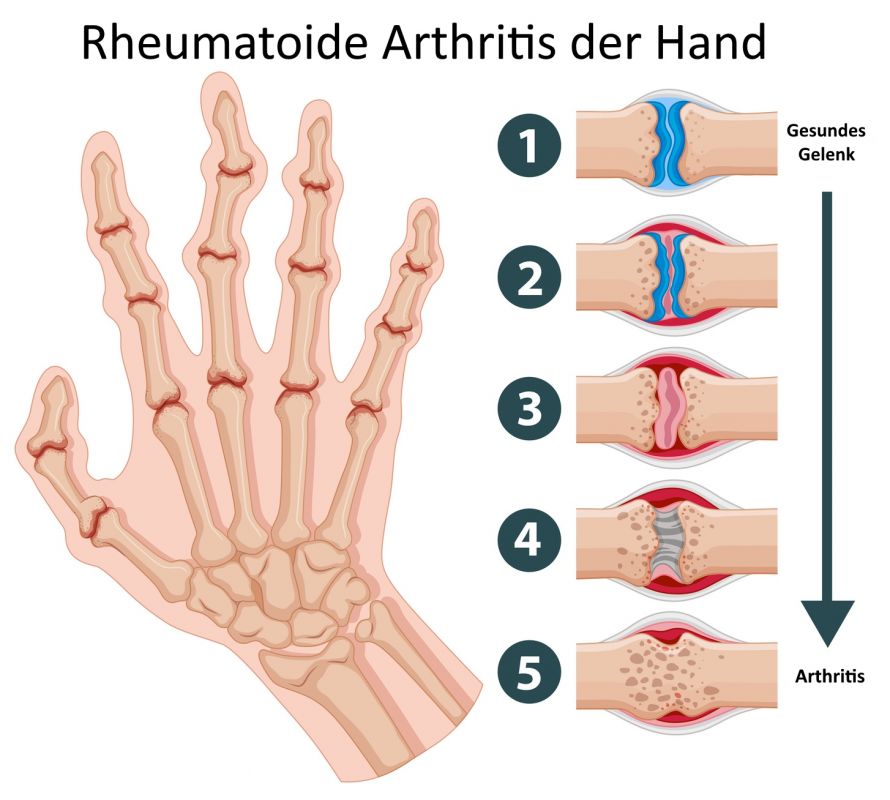
Im Zentrum des Krankheitsgeschehens steht die entzündlich veränderte Gelenkschleimhaut (Pannus). Die entzündlichen Wucherungen der Gelenkschleimhaut überwachsen den Gelenkknorpel.
Die anhaltende Entzündung entwickelt Botenstoffe und Enzyme, die den Knorpel zusätzlich schädigen. Der Pannus kann auch in den Knochen hineinwachsen und vom Gelenkrand her den Knorpel angreifen.
Dem Pannus und Gelenkerguss folgt die schmerzhafte Bewegungsstörung mit Abbau der Muskulatur.
Gelenkzerstörung bei Rheumatoider Arthritis © GraphicsRF / Fotolia
In späteren Stadien vernarbt die Gelenkkapsel mit zunehmender Bewegungseinschränkung. Andere Verläufe zeigen eine fortschreitende Zerstörung des Knorpels und Knochens mit teils gravierenden Fehlstellungen der Gelenke (Mutilation).
Am Ende resultiert ein kontraktes, zerstörtes Gelenk mit
- grober Deformierung der gelenkbildenden Knochenanteile,
- Instabilität oder
- bindegewebiger Steife.
Die Knorpelschädigung führt zu einer sekundären Arthrose. Sie kann das klinische Bild überlagern und in Spätfällen sogar dominieren.
Wege der Gelenkdestruktion bei der rheumatoiden Arthritis (nach Mohr):
- Knorpelzerstörung über die Synovialflüssigkeit
- Wucherndes Synovialgewebe (Pannusgewebe rot) überwächst den Knorpel und dringt zerstörend in ihn ein
- Wucherndes Synovialgewebe schiebt sich zwischen Knorpel und Knochen
- Wucherndes Pannusgewebe dringt in das Knochenmark vor
- Vom Markraum aus greift Pannusgewebe wieder auf den Knorpel über
Die rheumatoide Arthritis entwickelt sich schleichend oder verläuft in Schüben, zwischen denen Perioden mit scheinbarer Inaktivität liegen.
Das Frühstadium kennzeichnen
- symmetrische, schwammige Gelenkschwellungen (vor allem an Mittel- und Grundgelenken von Fingern und Zehen)
- morgendliche Steifigkeit,
- Schmerzen.
Aber auch ein atypischer Befall mit akutem Befall großer Gelenke kommt vor. Rheumaknoten können sich an den Streckseiten der Extremitäten entwickeln.
Die Verlaufsformen sind ausgesprochen vielfältig. Sie reichen von gelegentlich eintretenden schubartigen Gelenkbeschwerden bis zur fortschreitenden Gelenkzerstörung.
Eine Besonderheit stellt der Befall der synovialen Kopfgelenke dar. Er kann zu Verschiebungen des Kopfes gegenüber der Halswirbelsäule führen und eine Schädigung des Rückenmarkes bewirken. Es resultieren unterschiedlich stark ausgeprägte Gefühls- und Bewegungsstörungen.
In späten Stadien bestehen die charakteristische Deformierungen. Hierzu zählen
- die ellenwärts gerichtete Abweichung der Langfinger (Ulnardeviation),
- ein prominentes Ellenköpfchen,
- Schwanenhalsdeformität und Knopflochdeformität der Langfinger sowie
- Funktionsausfälle durch Sehnenrisse.
Schmerzen und eine eingeschränkte Beweglichkeit sind morgens am stärksten ausgeprägt. Die Unbeweglichkeit beim Aufwachen wird als Morgensteife bezeichnet. Je nach Aktivität der Erkrankung kann diese Morgensteife mehrere Stunden anhalten.
Neben diesem typischen Beginn der rheumatoiden Arthritis sind gelegentlich zu Anfang nur einige große Gelenke entzündet, im Alter oft die Schultergelenke.
Im Laufe von Wochen oder Monaten können mehr und mehr Gelenke erkranken. Neben den Gelenken entzünden sich die Sehnenscheiden und schwellen an (z.B. die Fingerstrecksehnen auf dem Handrücken). Auch die Wirbelsäule, meist die Halswirbelsäule, und Schleimbeutel können betroffen sein, letztere häufig am Ellenbogen.
Allgemeinsymptome wie
- Müdigkeit,
- Leistungsschwäche,
- Fieber,
- Nachtschweiß und
- eventuelle Gewichtsabnahme
zeigen, dass der ganze Körper in den Entzündungsprozess eingebunden ist.
Als charakteristisches Merkmal bilden sich bei bis zu 20 Prozent so genannte Rheumaknoten, besonders im Bereich der Ellenbogen und der Finger.
Die Erkrankung verläuft oft schubweise, das heißt, sie bildet für einige Zeit besonders stark schmerzhafte Gelenke. Dazu kommt dann auch ein ausgeprägtes Krankheitsgefühl.
Insgesamt verläuft die rheumatoide Arthritis sehr variabel. Bei etwa 10 Prozent der Erkrankten ist mit einem spontanen Stillstand (ohne Therapie) zu rechnen.
Das besondere Merkmal dieser Erkrankung ist der Angriff der Entzündungszellen und -stoffe auf den Gelenkknorpel und Knochen. Bei ungebremster Entzündung werden diese Gelenkstrukturen zunehmend abgebaut, die Gelenke werden zerstört. Das Video zeigt den Ablauf der Gelenkschädigung.
Zusätzlich können bei schweren Verläufen andere Organe in Mitleidenschaft gezogen werden, z.B.
Die richtige Diagnose zu einem frühen Zeitpunkt ist bei allen rheumatischen Erkrankungen wichtig. Dadurch kann der Arzt eine effektive Therapie zur Vermeidung von Folgeschäden einleiten.
Die Diagnose der rheumatoiden Arthritis wird
- anhand der Krankheitssymptome und
- mittels rheumatologischer Untersuchung
gestellt. Der Arzt orientiert sich dabei an anerkannten Kriterien. So hat das American College of Rheumatology (ACR, amerikanische Rheumatologie-Gesellschaft) Kriterien vorgelegt. Sie helfen dabei, eine bis dahin ungeklärte mehrfache Gelenkentzündung als rheumatoide Arthritis zu identifizieren. Hierzu zählen:
- die morgendliche Steife der Gelenke,
- eine Gelenkentzündung von drei oder mehr Gelenkregionen,
- Gelenkentzündung der Fingergelenke,
- symmetrischer Befall,
- Rheumaknoten, Rheumafaktoren und
- typische Röntgenveränderungen.
Laboruntersuchungen können Rheumafaktoren und Entzündungsmarker identifizieren. Rheumafaktoren werden auch bei anderen Erkrankungen gefunden, wobei sie keine diagnostische Bedeutung haben. Sie beweisen daher keine rheumatoide Arthritis, sondern weisen nur darauf hin.
Die Laboruntersuchung ist im Frühstadium häufig uncharakteristisch. Es kommt jedoch zu einem dauerhaften Anstieg der Entzündungsparameter. Rheumafaktoren können in 80 Prozent der Krankheitsfälle nachgewiesen werden. Wesentlich genauer zur Diagnostik ist der CCP-Wert.
Röntgenuntersuchungen sind zu Krankheitsbeginn und im Verlauf erforderlich, um das Ausmaß von Knochenschädigungen abschätzen zu können.
Zusätzliche Informationen über Gelenkweichteile werden mittels Ultraschall gewonnen, z.B.
- zum Gelenkerguss und
- zur entzündlich verdickten Gelenkinnenhaut (Synovialmembran).
Aufwändigere bildgebende Diagnostikverfahren kommen bei gezielten Fragestellungen zum Einsatz. Dazu gehört etwa die Magnetresonanztomografie (MRT) bei entzündlicher Beteiligung der Halswirbelsäule.
Bei bekannter Ursache könnte man mit einer gezielten kausalen Therapie die Erkrankung gut behandeln oder zur Ausheilung bringen. Leider ist die Ursache für die Entstehung einer Polyarthritis bis heute nicht ganz geklärt.
So muss oft ein ganzes Spektrum von therapeutischen Maßnahmen erfolgen. Sie haben das Ziel, Schmerzen und Krankheitsaktivität zu mildern und die Prognose zu verbessern.
Der Rheumatologe stellt die einzelnen Therapiemaßnahmen entsprechend der individuellen Krankheitssituation des Patienten zusammen. In der Folgezeit überprüft er die Wirksamkeit der Therapie in Zusammenarbeit mit dem Hausarzt.
Medikamentöse Therapie der chronischen Polyarthritis
Eine Reihe von Medikamenten steht zur Behandlung der chronischen Polyarthritis zur Verfügung. Es gibt verschiedene Medikamentengruppen und eine große Anzahl von Präparaten mit unterschiedlichem Wirkungs- und Nebenwirkungsprofil. Daher sind bei der medikamentösen Therapieeinstellung besondere Erfahrungen nötig.
Am wichtigsten ist die Therapieeinstellung mit so genannten Basismedikamenten. Diese können das Fortschreiten der Erkrankung verhindern. Mit dem kombinierten Einsatz verschiedener Basismedikamente (so genannte „Kombinationstherapie“) und mit der Entwicklung neuer Medikamente gelingt es bei immer mehr Patienten, das Fortschreiten des Krankheitsprozesses aufzuhalten und die Lebensqualität zu verbessern.
Mediziner unterscheiden bei der medikamentösen Therapie zwischen einer Basistherapie und einer symptomatischen Therapie:
Die Basistherapie ist in den letzten Jahren nahezu revolutioniert worden. Neue Basistherapeutika, sogenannte Biologica, greifen an unterschiedlichen Stellen direkt in den Entzündungsablauf der Synovialis ein. Aber auch an anderer Stelle des Entzündungsvorgangs können heute wirkungsvoll blockierende Substrate (Antikörper) eingesetzt werden. Sie können etwa gegen Interleukin-1 oder gegen aktivierte Entzündungszellen zum Einsatz kommen.
Ziel dieser neuen Biologica-Therapie ist die Remission der Erkrankung, also die Überführung der Entzündung in einen Ruhezustand. Weiterhin kommen Zytostatika wie Methotrexat oder Azathioprin zur Anwendung.
Zur symptomatischen Therapie stehen nichtsteroidale Antirheumatika wie Ibuprofen, Diclofenac oder auch Kortisonpräparate zur Verfügung. Bei allen Präparaten muss auf unerwünschte Nebenwirkungen geachtet werden. Bekanntes Beispiel sind die Folgen einer dauerhaften Kortisontherapie.
Medikamentöse Therapie im Überblick:
- Rheumaschmerzmittel (s.g. nicht-steroidale Antirheumatika): helfen bei Entzündungsschmerzen
- Kortison: schnelle Wirkung auf die Entzündungsreaktion (aber auf Dauer problematisch wegen Nebenwirkungen)
- Rheuma-Basismedikamente: helfen langfristig gegen Entzündung und Gelenkzerstörung
- lokale Therapiemaßnahmen: Kortison-Injektionen in Gelenke, chemische oder nuklearmedizinische Synoviorthesen (Verödungsbehandlung der entzündeten Gelenkinnenhaut)
Ernährung bei chronischer Polyarthritis
Auch durch eine geeignete Ernährung kann man Beschwerden bessern. So lässt sich z.B. durch eine Kalzium- und Vitamin-D-reiche Kost einer Osteoporose (Knochenschwund) vorbeugen. Leider lässt sich der Verlauf der Krankheit durch eine geänderte Ernährung nicht grundlegend beeinflussen.

Vitamin D hilft bei der Vorbeugung von Polyarthritis © bit24 / Fotolia
Physikalische Therapie der rheumatoiden Arthritis
Die physikalische Therapie hat neben der medikamentösen weiterhin eine bedeutungsvolle Rolle.
Es ist schon frühzeitig auf eine geeignete Lagerung und Schienung der betroffenen Extremität zu achten. Das hilft, Kontrakturen und Gelenkfehlstellungen zu verhindern.
Krankengymnastik und Ergotherapie zur Mobilisation und Muskelpflege spielen eine ebenso gewichtige Rolle. Wärmeanwendungen (Packungen, Bäder, Moor) kommen vor allem im Intervall und zur Kurbehandlung in Frage. Im Schub vertragen Patienten die Kältetherapie meist besser.
Fehlstellungen und Kontrakturen können durch geeignete Schienen funktionell behandelt werden.
Operative Therapien bei chronischer Polyarthritis
Die frühzeitige operativ durchgeführte Gelenkschleimhautentfernung (Synovialektomie) kann mit Entfernung des entzündlichen Pannus das klinische Bild bessern und auch eine weitere Zerstörung im betroffenen Gelenk verlangsamen.
Alternativ oder in Kombination mit einer Radiosynoviorthese kann das wuchernde Synovialgewebe durch ein Radionuklid unterbunden werden.
Neben der Synovialektomie kommt eine Reihe operativer, rekonstruierender Eingriffe in Frage:
- Sehnenersatzplastiken,
- Gelenkrekonstruktionen,
- Kapselraffungen und
- Nervenlösungen
können einzeln oder in Kombination die Situation an destruierten Gelenken verbessern. Unter Umständen wirken sie auch dem Fortschreiten der Destruktion entgegen.
Der endoprothetische Gelenkersatz gehört zu den erfolgreichsten operativen Maßnahmen beim Rheumakranken. Ein künstliches Gelenk steht heute für nahezu alle Gelenke zur Verfügung. Die Anwendung richtet sich vorrangig nach dem Schmerzgeschehen, aber auch nach
- einer fortschreitenden Destruktion und
- nach Funktionsdefiziten.
Rheumakranke leiden oftmals an mehreren Gelenkzerstörungen, so dass in einer Spezialklinik ein Stufenplan aufzustellen ist. Er soll alle Möglichkeiten der konservativen und operativen Therapie ausschöpfen.
Wichtige Maßnahmen bei chronischer Polyarthritis im Überblick
- Krankengymnastik: zum Erhalt der Gelenkfunktion, der Muskelkraft und Beweglichkeit
- physikalische Therapie: zur Schmerzlinderung, z.B. Kältetherapie, Elektrotherapie
- Ergotherapie: wie entlaste ich meine Gelenke, wie darf ich sie belasten, welche Hilfsmittel?
Weitere Maßnahmen sind:
- orthopädische Therapie: Einlagen, Gehstützen, Schienen, operative Maßnahmen (z.B. Gelenkprothesen)
- psychologische Therapie: zur Krankheits- und Schmerzbewältigung
- sozialmedizinische Maßnahmen: Arbeitsplatzsicherung, Umschulung, Rehabilitation
- Aufklärung und Information tragen zum Gelingen der Therapie wesentlich bei
Hinweise zum Umgang mit der Krankheit
Die rheumatoide Arthritis ist eine langdauernde Erkrankung. Sie hinterlässt neben Veränderungen an den Gelenken und Organen des Körpers auch Spuren im seelischen Leben. Der tägliche Umgang mit Schmerzen und Funktionseinschränkungen und der Verzicht auf früher selbstverständliche Tätigkeiten ist nicht einfach zu verkraften.
Umstellungen im täglichen Leben sind erforderlich, sowohl in Bezug auf die berufliche wie auch familiäre Situation. Die Hilfe anderer Menschen muss in Anspruch genommen werden, um mit der Erkrankung im Alltag bestehen zu können.
Patientenschulungen und Informationen aus
- Büchern,
- Informationsblättern und
- dem Internet
können dazu beitragen, sich auf die neue Lebenssituation einzustellen.















