Im Volksmund heißt das Krankheitsbild Osteomyelitis schlicht Knochenentzündung. Das ist aber eine ungenügende Bezeichnung. Ärzte unterscheiden
- Entzündungen der harten Knochensubstanz (Osteitis) und
- die echte Knochenmarksentzündung (Osteomyelitis).
Bakterien, die in den Knochen oder sogar bis ins Knochenmark vordringen, können dort eine Entzündung auslösen.
Häufig gelangen die Erreger durch eine offene Operation oder einen Knochenbruch in den Körper und lösen eine Knochenentzündung (Osteitis) aus. Für die Osteomyelitis muss noch ein zusätzlicher Faktor hinzukommen: Hier werden die Bakterien mit dem Blut (hämatogen) in das Knochenmark gespült und rufen dort die Entzündung hervor.
Meist verläuft die Erkrankung in einer akuten Form mit den typischen Entzündungszeichen:
- Rötung,
- Schmerz und
- Wärmeentwicklung.
In der chronischen Form werden die Bakterien im Knochen abgekapselt. Dadurch kann es zu Schmerzen und Bewegungseinschränkungen in den Gelenken kommen. Eine Chronifizierung tritt in 10-30 Prozent der Fälle ein. Mitunter brechen solche Kapseln im weiteren Krankheitsverlauf auf und entleeren ihren eitrigen Inhalt nach außen.
Die häufigste Form der Knochenentzündung (Osteitis) ist die nach einer Operation, wobei Männer öfter betroffen sind als Frauen. Der Grund dafür ist unbekannt. Kinder andererseits erleiden häufiger die Knochenmarksentzündung (Osteomyelitis).
Wird die Erkrankung erst spät erkannt, kann sich die Entzündung innerhalb des Knochenmarks weiter ausbreiten. Dann kann es zu irreparablen Schäden an Knochenmark und Gelenken kommen.
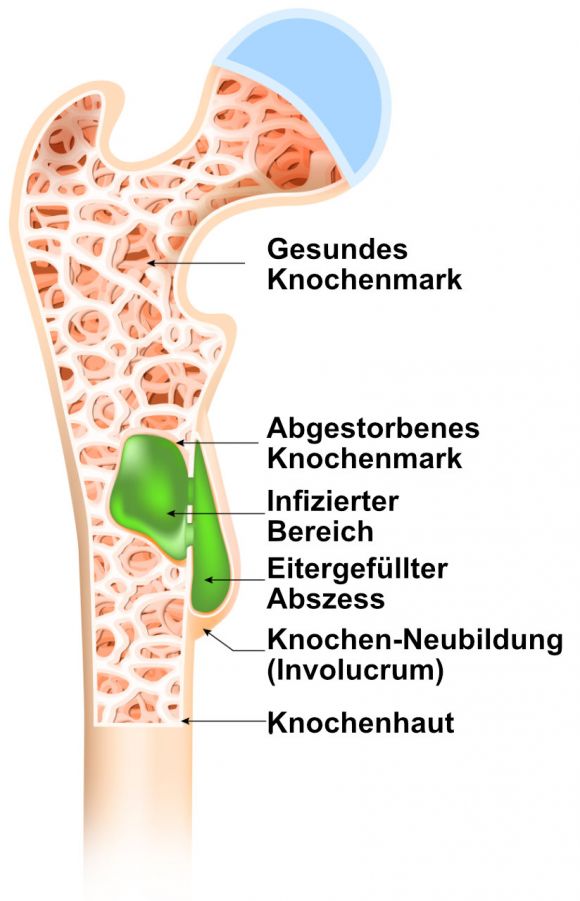
Darstellung einer Osteomyelitis am Oberschenkelknochen © designua | AdobeStock
Anfangs kommt es in Folge der bakteriellen Infektion zu
- Fieber,
- Unwohlsein und
- erhöhter Müdigkeit.
Bei Kindern kann das Fieber bis auf 40°C ansteigen und mit Schüttelfrost kombiniert sein.
Innerhalb weniger Tage kommen dann noch Knochen- und Gelenkschmerzen hinzu. Entzündungsanzeichen werden aber erst im weiteren Verlauf sichtbar. Die betroffenen Stellen schwellen dann stark an und fühlen sich warm an.
Am häufigsten tritt die Osteomyelitis an Kniegelenken oder Oberarmen auf.
Die Hauptursache für Knochen- und Knochenmarksentzündungen ist die bakterielle Infektion. Die Erreger gelangen über
- Operationswunden,
- offene Brüche oder
- den Blutweg
in die Knochen hinein. Je nach Infektionsweg unterscheidet man:
- Hämatogene Knochenentzündungen (Bakterien gelangen über den Blutweg in den Knochen),
- Posttraumatische Knochenentzündung (Bakterien kommen über Brüche oder Operationen hinein),
- Fortgeleitete Knochenentzündungen (Bakterien besiedeln ausgehend von Implantaten das Knochengewebe).
Als häufigste Erreger der Osteomyelitis sind bekannt:
- Staphylokokken,
- Streptokokken,
- Mycobacterium tuberculosae u. a. sowie
- sehr selten auch Viren und Pilze.
Neben den oben benannten Infektionsrisiken gibt es noch eine Reihe weiterer Infektionsrisikofaktoren. Dazu gehören beispielsweise:
Erste Hinweise liefert dem Arzt eine gut geführte Anamnese. Dabei befragt er den Patienten zu seiner Krankengeschichte und den genauen Beschwerden.
Daran anschließend wird das Blut auf Entzündungseiweiße (z. B. C-reaktives Protein) hin untersucht. Über eine Gelenkspunktion lassen sich die entzündungsverursachenden Bakterien zudem direkt nachweisen.
In der frühen Diagnostik können sowohl CT als auch MRT eine Entzündung nachweisen. Diese Verfahren gehören zu den modernen Bildgebungsverfahren.
Hat die Osteomyelitis bereits Knochenschäden verursacht, lassen sich diese im Röntgenbild leicht entdecken.
Um die Knochenmarksentzündung erfolgreich behandeln zu können, müssen die auslösenden Bakterien abgetötet werden. Dies geschieht am einfachsten mittels Antibiotikatherapie.
Bakterien entwickeln weltweit vermehrt Resistenzen gegen Antibiotika. Daher muss der Arzt vor der Antibiotikatherapie den genauen Erregerstamm identifizieren. Nur so kann er gezielt bekämpft werden. Dazu führt der Arzt eine Punktion durch, durch die Gewebeproben entnommen werden. Diese können im Labor auf den Erreger untersucht werden.
Die Antibiotika werden bei der Osteomyelitis-Therapie oral (über den Mund) eingenommen. Der Wirkstoff löst sich heraus und geht in das Blut über. Von dort gelangt das Antibiotikum auf dem gleichen Weg wie die krankheitsauslösenden Bakterien bis ins Knochenmark.
Die Bakterien sterben daraufhin ab und die Entzündung bildet sich zurück.
Die Prognose hängt in hohem Maß
- vom Alter,
- von der Art der Infektion,
- vom Erregertyp sowie
- vom Immunstatus des Patienten
ab. In der Regel verläuft die akute Osteomyelitis jedoch unkompliziert und ist deshalb gut heilbar.
Bei Erwachsenen kommt es häufiger zu einer chronischen Knochenmarksentzündung, was die Heilungsaussichten erschweren kann.
Besonders problematisch, wenn auch selten, ist dies bei Kindern. Deren Knochensystem befindet sich noch im Wachstum. Schäden, die durch eine zu spät erkannte Knochen- oder Knochenmarksentzündung verursacht wurden, können durchaus zu Spätfolgen führen. Möglich sind etwa Skelettdeformationen oder Beinlängendifferenzen.
Vorbeugen kann man einer Osteomyelitis nicht. Eine Beobachtung des eigenen Körpers kann helfen, frühzeitig eine Diagnose zu stellen. Achten Sie daher besonders nach überstandenen Verletzungen am Knochen (z. B. Knochenbrüchen) auf weiterbestehende Symptome wie
- Schmerzen und
- Bewegungseinschränkungen.
Ebenso gilt erhöhte Aufmerksamkeit bei Kindern. Ihr Immunsystem ist noch nicht voll ausgeprängt und sie sind dadurch anfälliger ist. Deshalb leiden Kinder häufiger unter Mandelentzündungen oder anderen bakteriellen Infektionen. Eine Verschleppung der Keime mit dem Blut ist auch dabei möglich.


















